Мышцы нижних конечностей человека
- 1 year ago
- 0
- 0

Варикозное расширение вен нижних конечностей , варикозная болезнь (от лат. varix , род. п. varicis «вздутие») — расширение вен нижних конечностей, сопровождающееся несостоятельностью клапанов и нарушением кровотока, разновидность варикозного расширения вен .
Древность этой болезни подтверждают раскопки захоронений египтских мастаб ( 1595-80 гг. до н. э. ), где была найдена мумия с признаками варикозно расширенных вен и леченой венозной трофической язвы голени . Упоминания её можно найти и у византийских авторов. Эту болезнь пытались лечить выдающиеся врачи античности — Гиппократ , Авиценна , Гален .
Считая причиной варикозной болезни наличие рефлюкса через , в 1880 году через поперечный разрез в верхней трети бедра лигирование и пересечение (БПВ). Алексей Алексеевич Троянов ( 1848 — 1916 ) для диагностики недостаточности клапанов БПВ использовал пробу, аналогичную , а для лечения варикозной болезни рекомендовал применять двойную лигатуру большой подкожной вены «с вырезыванием». Однако оба автора не настаивали на необходимости лигирования БПВ на уровне сафено-феморального соустья, что обусловливало появление большого количества рецидивов в те времена.
На рубеже XIX — XX веков существующие операции были дополнены чрезвычайно травматичными рассечениями тканей бедра и голени глубокими (до фасции ) циркулярными или спиралевидными разрезами по (1877,1893), Wenzel , ( 1908 ), с целью повреждения подкожных вен с последующей их перевязкой или тампонадой для заживления вторичным натяжением. Тяжелые последствия этих операций из-за обширных рубцов, повреждения нервов , артерий и лимфатических путей привели к полному отказу от них. В начале XX века существовало около двух десятков способов оперативного лечения варикозного расширения вен. Из всего арсенала предложенных способов наиболее часто применялись только некоторые, а именно: способы , , , . Предложенный в 1908 году метод удаления БПВ был своеобразным прорывом в лечении варикозной болезни вен нижних конечностей. Использование металлического зонда было первым внутрисосудистым воздействием на венозные сосуды, первым шагом на пути к миниинвазивности, что позволило уменьшить отрицательные последствия других методик оперативных вмешательств. В 1910 году М. М. Дитерихс предложил обязательную перевязку всех стволов и притоков БПВ, для чего применял дугообразный разрез на 2 см выше паховой складки, спускающийся на бедро, широко открывающий область и позволяющий резецировать и её притоки. Основные принципы хирургического лечения первичного варикозного расширения вен были определены в 1910 году на Х съезде российских хирургов. Подчеркивалось, что тщательно выполненная операция устраняет возможность рецидива заболевания. Следующий этап развития методов лечения хронических заболеваний вен был обусловлен разработкой и внедрением рентгенологических методов диагностики.
Первое в России рентгеноконтрастное исследование вен было проведено в 1924 году С. А. Рейнбергом , вводившим в варикозные узлы 20%-ный раствор бромида стронция . Дальнейшее развитие флебографии прочно связано также и с именами российских учёных А. Н. Филатова , А. Н. Бакулева , Н. И. Краковского , Р. П. Аскерханова , .
С появлением комплексного ультразвукового ангиосканирования с цветовым картированием потоков крови и допплерографией стало возможным изучение анатомии венозной системы каждого конкретного больного, отношения вен к другим поверхностным структурам (фасции, артерии), время рефлюкса крови, протяжённость рефлюкса по ходу ствола БПВ; стало возможным изучение функционирования перфорантных вен. Поиск возможностей минимизировать операционную травму привёл к идее внутрисосудистого воздействия, что дистанцировало бы зону трофических расстройств от зоны воздействия. Склеротерапия как метод внутрисосудистого воздействия химических веществ появилась после изобретения шприца в 1851 году Чарльзом Правецом (Charles-Gabriel Pravaz). Правец для получения асептического флебита вводил полуторохлористое железо, другие врачи — хлорал-гидрат, карболовую кислоту, йодтанниновый раствор, растворы соды. В 1998 — 1999 годах появились первые сообщения Boné C. о клиническом внутрисосудистом применении диодного лазера (810 нм) для лечения хронических заболеваний вен.
Распространённость варикозной болезни необычайно широкая. По данным разных авторов, в той или иной степени выраженности её признаки имеют до 89 % женщин и до 66 % мужчин из числа жителей развитых стран. Большое исследование, выполненное в 1999 году в Эдинбурге показало наличие варикозно расширенных вен нижних конечностей у 40 % женщин и 32 % мужчин . Эпидемиологическое исследование, проведённое в 2004 году в Москве продемонстрировало, что 67 % женщин и 50 % мужчин имеют хронические заболевания вен нижних конечностей. Исследование, проведённое в 2008 году в другом регионе РФ — на полуострове Камчатка продемонстрировало схожую ситуацию: хронические заболевания вен нижних конечностей чаще встречалась у женщин (67,5 %), чем у мужчин (41,3 %) . Всё чаще появляются сообщения о выявлении этой патологии у школьников.
Общая причина возникновения варикозного расширения вен нижних конечностей неизвестна. Оно может быть результатом первичной недостаточности венозного клапана с рефлюксом или первичного расширения стенки вены из-за её структурной слабости, а у некоторых людей возникает как результат хронической венозной недостаточности и венозной гипертензии .
Также нет общих для всех людей факторов риска развития варикозного расширения вен. Частными факторами риска являются варикоз в семейном анамнезе (скорее всего это наследственный фактор), женский пол (поскольку эстрогены воздействуют на структуру вен), беременность (увеличивает венозное давление в области таза и ног) .
В редких случаях варикозное расширение вен встречается как часть , который включает врождённые артериовенозные свищи и диффузные кожные капиллярные ангиомы .
|
|
В разделе
не хватает
ссылок на источники
(см.
рекомендации по поиску
).
|
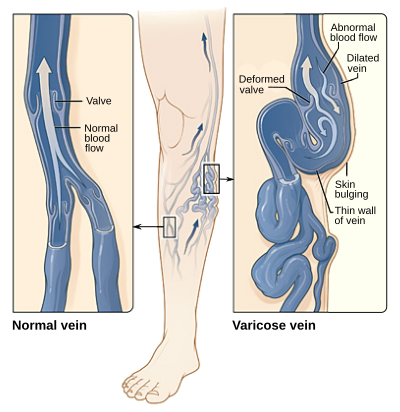
Пусковым механизмом в развитии варикозной болезни считается нарушение нормальной работы венозных клапанов с возникновением рефлюкса крови. На клеточном уровне это связано с нарушением физиологического равновесия между мышечными клетками , коллагеном и эластичными волокнами венозной стенки.
На начальном этапе, при наличии генетических факторов риска и провоцирующих обстоятельств (например, длительное нахождение в положении стоя) возникает замедление тока венозной крови. При этом изменяется напряжение сдвига , параметр, представляющий собой совокупность показателей движения крови по сосуду, на который реагирует эндотелий . Эндотелиальные клетки реагируют на эти изменения и запускают механизм, известный под названием «лейкоцитарный роллинг».
В силу ещё недостаточно изученных взаимодействий к эндотелию устремляются лейкоциты и «катаются» по его поверхности. Если провоцирующий фактор действует длительное время, то лейкоциты прочно фиксируются к эндотелиальным клеткам, активируя тем самым процесс воспаления . Этот процесс воспаления распространяется по венозному руслу нижних конечностей, вызывая и сочетаясь с дисфункцией эндотелиальных клеток, а затем и поражением венозной стенки на всю толщину. Особенно быстро этот процесс протекает в венозных клапанах, которые подвержены постоянным механическим нагрузкам.
Как правило, первыми поражаются клапаны, подверженные максимальной механической нагрузке. В этом случае патологический сброс крови происходит через устье и подкожных вен, иногда — через крупные перфорантные вены. Избыточный объём крови, возникающий в поверхностных венах, постепенно приводит к перерастяжению венозной стенки. Нарастает общий объём крови, содержащийся в поверхностном венозном русле нижних конечностей. Этот возросший объём крови продолжает дренироваться в глубокую систему через , перерастягивает их. В результате в перфорантных венах возникает дилатация и клапанная недостаточность.
Теперь во время работы мышечной венозной помпы часть крови сбрасывается через несостоятельные перфорантные вены в подкожную сеть. Появляется так называемый «горизонтальный» рефлюкс. Это приводит к снижению фракции выброса при « систоле » мышечной венозной помпы и появлению дополнительного объёма в поверхностном русле. С этого момента работа мышечной венозной помпы утрачивает свою эффективность.
Возникает динамическая венозная гипертензия — при ходьбе давление в венозной системе перестает снижаться до цифр, необходимых для обеспечения нормальной перфузии крови через ткани. Возникает . Вначале появляются отёки, затем вместе с жидкостью в подкожную клетчатку проникают форменные элементы крови ( эритроциты , лейкоциты ). Возникает и гиперпигментация . При дальнейшем сохранении и углубления нарушений микроциркуляции и стаза крови происходит гибель клеток кожи и возникает трофическая язва .
|
|
В разделе
не хватает
ссылок на источники
(см.
рекомендации по поиску
).
|
Ведущим признаком варикозной болезни является расширение подкожных вен , из-за которого болезнь и получила своё название. Варикозное расширение вен , как правило, появляется в молодом возрасте, у женщин — во время или после беременности . В начальных стадиях заболевания появляются немногочисленные и весьма неспецифичные симптомы . Больных беспокоят чувство тяжести и повышенной утомляемости в ногах, распирание, жжение и иногда ночные судороги в икроножных мышцах . Одним из частых симптомов , появляющихся уже в самом начале заболевания , бывают преходящие отеки и боль по ходу вен (зачастую ещё не расширенных). При варикозе ног отмечается небольшая отечность мягких тканей, обычно в области стоп, лодыжек и нижней части голеней. Весь этот симптомокомплекс настолько отличается от пациента к пациенту , что практически единственным удачным его названием следует признать «синдром тяжёлых ног» (не путать с « синдромом беспокойных ног »). Не обязательно наличие данного синдрома предрасполагает к последующей варикозной трансформации вен . Однако большинство больных с варикозным расширением вен нижних конечностей в начале заболевания отмечали какие-либо из перечисленных симптомов . Все эти симптомы обычно более выражены в вечернее время, после работы, либо при длительном стоянии, особенно в жаркую погоду.
Заболевание развивается медленно — годами, а порой и десятилетиями. В дальнейшем к перечисленным субъективным симптомам присоединяются регулярно возникающие к вечеру и исчезающие к утру отеки . Сначала отеки наблюдаются в области лодыжек и тыла стопы, а затем распространяются на голень. При появлении таких отеков следует говорить о развившейся . Цвет кожи приобретает синюшный оттенок. Если пациенты на этой стадии не получают необходимого лечения , у определённой их части возникает голеней и . В более запущенных случаях возникают трофические язвы .
|
|
В разделе
не хватает
ссылок на источники
(см.
рекомендации по поиску
).
|
Опасна не варикозная болезнь, а появляющийся на её фоне тромбофлебит . Тромбофлебит (воспаление внутренней стенки вены) ведёт к образованию тромбов , которые могут перекрывать просвет вены с образованием флеботромбоза, а также, отрываясь от стенки сосуда, по системе нижней полой вены попадать в лёгкие. При этом может возникнуть тромбоэмболия лёгочной артерии , которая относится к тяжёлым осложнениям, а порой заканчивается летально. Есть целый ряд лечебных мероприятий, направленных на предотвращение этого состояния (например, ), но их необходимо начинать с консультации флеболога и исследования свёртываемости крови.
Наиболее патогенетически обоснованной является классификация , предложенная в 2000 году в Москве на совещании ведущих отечественных специалистов в области венозной патологии . Эта классификация учитывает форму заболевания , степень и , обусловленные непосредственно варикозной болезнью.
Формы варикозной болезни
На основании опыта лечения десятков тысяч больных были отобраны главные клинические признаки . Эти признаки были выстроены на 6 клинических классов («С»), по возрастанию тяжести (а не стадиям), от телеангиоэктазий (ТАЭ) до трофической язвы . Кроме клинической части, появился этиологический раздел («Е»), указывающий, первичен ли данный процесс, или нет. Третья, анатомическая часть классификации , («А») разделила всю венозную систему нижних конечностей на 18 относительно обособленных сегментов. Это позволяет достаточно точно указать на локализацию поражения венозной системы нижних конечностей. Последний, патофизиологический раздел («Р») указывает на наличие рефлюкса и/или обструкции в поражённом венозном сегменте. В 2004 году эта классификация была доработана и рекомендована к использованию во флебологической практике во всем мире. Несомненно, отрицательной стороной классификации СЕАР её громоздкость. Очень тяжело, а порой и невозможно держать в памяти все её 40 пунктов.
I. Клиническая классификация. (С)
II. Этиологическая классификация (E)
III. Анатомическая классификация (A)
IV. Патофизиологическая классификация.
V. Клиническая шкала (подсчет баллов).
VI. Шкала снижения трудоспособности
Для облегчения восприятия и использования этой классификацией введены понятия «основной» CEAP и «расширенной» CEAP. Под первой понимается указание клинического признака с наибольшим значением, указание на причину, анатомическое указание на одну из трёх венозных систем и указание ведущего патофизиологического признака. В расширенном варианте указываются абсолютно все показатели, которые имеются у данного больного. Кроме этого, в диагнозе желательно указывать клинический уровень обследования:
Также обязательно указывается дата проводимого обследования. Таким образом, диагноз : Варикозная болезнь . Варикозное расширение вен правой нижней конечности с рефлюксом по большой подкожной вене до коленного сустава и перфорантным венам голени. 2 шифруется следующим образом:
Варикозное расширение вен нижних конечностей — заболевание хирургическое, поэтому радикальное его лечение возможно только хирургическими методами. Людям, имеющим факторы риска и наследственную предрасположенность к варикозной болезни необходимо один раз в 2 года консультироваться у флеболога с обязательным ультразвуковым исследованием вен. Наряду с этим, имеются и современные методы лечения, к которым относятся — консервативный и малоинвазивный .
|
|
В разделе
не хватает
ссылок на источники
(см.
рекомендации по поиску
).
|
Флебэктомия представляет собой хирургическую операцию по удалению варикозно расширенных вен . Современная флебэктомия представляет собой комбинированное вмешательство и включает четыре этапа:
Эндовазальная (эндовенозная) лазерная коагуляция (облитерация) варикозных вен (ЭВЛК, ЭВЛО) — современный миниинвазивный метод лечения варикозного расширения вен. Метод не требует выполнения разрезов и госпитализации в стационар .
Радиочастотная коагуляция (абляция) варикозных вен (РЧК, РЧА) — метод эндовенозного лечения варикозного расширения подкожных вен нижних конечностей, целью которого является устранение рефлюкса по большой и/или малой подкожной вене. Процедура радиочастотной коагуляции варикозных вен выполняется под ультразвуковым контролем, под местной анестезией, без разрезов и без госпитализации.
Современный способ устранения варикозно расширенных вен , заключающийся во введении в вену специального препарата, который «склеивает» вену . Иногда выполняется под контролем УЗИ.
Консервативное лечение варикозной болезни не следует противопоставлять лечению хирургическому . Оно используется в комплексе с ним, дополняя его. Как основное лечение оно используется при невозможности выполнить хирургическое вмешательство . Консервативное лечение не приводит к излечению от варикозной болезни, однако способствуют улучшению самочувствия и может замедлить скорость прогрессирования заболевания. Консервативное лечение используется:
Основными задачами консервативного лечения варикозной болезни являются:
Компрессионное лечение хронической венозной недостаточности имеет древние корни, известно, что ещё римские легионеры применяли бинты из собачьей кожи, которыми стягивали икры ног во время длительных переходов для предотвращения отека ног и распирающих болей. Ведущим компонентом в программе консервативного лечения является компрессионное лечение. Его эффективность подтверждена многочисленными исследованиями. Действие компрессионного лечения многокомпонентное и заключается в следующем:
В зависимости от характера патологии и преследуемых целей, компрессионное лечение может применяться ограниченный или длительный срок. В клинической практике для компрессионного лечения чаще всего используют эластичные бинты и . Несмотря на широкое распространения последнего, эластичные бинты не потеряли своего значения. Чаще всего используются бинты короткой и средней растяжимости. Бинты средней растяжимости применяются в лечении варикозной болезни, когда по тем или иным соображениям невозможно применить компрессионный трикотаж. Они создают давление порядка 30 мм рт. ст. как в положении стоя, так и лёжа. Бинты короткой растяжимости создают высокое «рабочее» давление в положении стоя (40-60 мм рт. ст.). Давление в положении лёжа при этом значительно ниже. Они используются в лечении запущенных форм, сопровождаемых отёком , трофическими расстройствами вплоть до язв. Иногда, когда необходимо достичь ещё более высокого «рабочего» давления , например, при развитии лимфовенозной недостаточности, а также трофических язв , используют так называемый эластичный бандаж . Он представляет собой одновременное использование бинтов разной степени растяжимости. Давления , создаваемые при этом каждым бинтом, суммируется. Эластичный бинт наматывается от основания пальцев, обязательно бинтуется пятка. Каждый тур бинта должен прикрывать предыдущий примерно на 1/3.
При выборе для компрессионной терапии таких изделий, как чулки, колготки или гольфы, необходимо помнить, что компрессионные бандажи должны четко соответствовать индивидуальным параметрам пациента. Необходимо учитывать и то, что разные производители предлагают свои схемы проведения замеров. Но всегда в основе таблиц определения размеров компрессионного трикотажа лежат длины окружностей щиколотки, голени и верхней трети бедра.
Лекарственные препараты для лечения варикозной болезни должны удовлетворять следующим критериям:
Применяемые на сегодняшний день флеботропные препараты можно разделить на несколько групп:
| Химическое вещество | Активный компонент | Торговое название в РФ | Торговое название на Украине |
|---|---|---|---|
| Альфа- | Кумарины | В РФ не зарегистрированы | На Украине не зарегистрированы |
|
Гамма-бензопироны
(флавониды) |
|
|
|
| Производные рутина | Рутозиды и гидроксирутозиды |
|
|
| Эндотелон | |||
| Сапонины |
|
|
|
| Производные спорыньи |
|
Вазобрал | |
| Синтетические вещества |
|
Для профилактики и лечения варикоза важное значение имеет правильный образ жизни.
|
Для улучшения этой статьи
желательно
:
|