Interested Article - Саркопсиллёз
- 2021-12-13
- 1
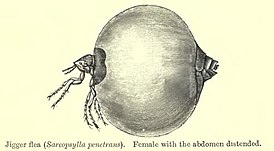
Саркопсиллёз , или тунгиоз ( лат. Sarcopsyllosis , Tungiasis , также известный как «Nigua» «Pio and bicho de pie» , «Pique» ) — тропическая паразитарная болезнь из группы дерматофилиазов , характеризующаяся зудом и болями в поражённых участках кожи, образованием крупного воспалительного инфильтрата в месте внедрения паразита .
Болезнь вызывается самкой мелких (ширина тела около 1 мм) блох рода Tunga , обитающих в тропических районах Африки, Карибского бассейна, Центральной и Южной Америки и Индии. Тунгиоз вызывает воспаление кожи, сильную боль, зуд и ранку в очаге инвазии. Опухшая красная ранка имеет чёрную точку в центре и окружена белым ореолом. Также всегда отмечается шелушение кожи, особенно после того, как блоха раздувается при гипертрофии .
Болезнь представляет особую проблему для общественного здравоохранения в эндемичных для данного заболевания районах, таких как Нигерия , Тринидад , Тобаго и Бразилия , где его распространённость, особенно в бедных общинах, иногда достигает 50 % .
История
По некоторым данным, в Перу тунгиоз, вызываемый Tunga trimamillata , встречался в течение 14 веков .
Однако первый задокументированный случай саркопсиллёза относится к 1526 году , когда Гонсало Фернандес де Овьедо-и-Вальдес описал симптомы болезни у членов экипажа каравеллы « Санта-Мария » из экспедиции Христофора Колумба , после того, как они потерпели крушение на Гаити . Гонсало Фернандес де Овьедо-и-Вальдес также сообщил, что в некоторых странах Южной и Центральной Америки жители были вынуждены покинуть свои деревни из-за этих блох . Позднее Карл Линней описал блоху под именем Tunga penetrans .
Вместе с кораблями мореплавателей вызывающая саркопсиллёз блоха распространилась по всему миру. Так, распространение заболевания в большей части Африки происходило с XVII по XIX век, в частности, в 1873 году , когда инфицированные члены экипажа судна «Томас Митчелл» занесли его в Анголу из Бразилии .
В наше время саркопсиллёз — частое заболевание кожи ног жителей тропиков, особенно в Африке , на Мадагаскаре , в тропической Америке , Гаити , на западном побережье Индии , в Пакистане (на 2009 год , тунгиоз был описан в 88 странах мира) . В Европе , США и в России известны завозные случаи тунгиоза у туристов. В эндемичных очагах, в бедной среде Нигерии , Тринидада, Тобаго и Бразилии заражённость населения может достигать 50—76 % . Заражённость не зависит от расы, мужчины поражаются чаще и сильнее, чем женщины, в зависимости от страны, пик заражённости варьируется у разных возрастов .
Этиология

Возбудитель — песчаная (земляная) блоха Tunga penetrans ( Linnaeus , 1758), syn. Sarcopsylla penetrans из семейства Hectopsyllidae отряда блох ( Siphonaptera ). Эти блохи способны прыгать на высоту 15—35 см. Блохи обитают в тропиках в земляном полу хижин и хлевов. Длина тела половозрелого самца — 1 мм.
Самец кусает и сосёт кровь людей и животных как обычная блоха . Оплодотворённая самка же внедряется в эпидермис кожи (обычно под ногти рук или ног или между пальцами) и является внутрикожным эндопаразитом . Брюшко паразита растёт, и самка через 5—6 дней после внедрения становится размером с горошину. В ней созревает несколько сотен яиц. Ткани вокруг воспаляются, образуются язвы. Блоха «выстреливает» яйца из ранки, после чего может оттуда выползти.
Из яйца (средняя длина — 0,6 мм) через 2—4 дня выходит безногая личинка . Только вылупившиеся личинки на первой стадии роста имеют среднюю длину 1,5 мм. На второй и последней стадии ( Tunga penetrans является уникальной среди блох в том, что она имеет только две стадии вместо трёх) личинки уменьшается в размерах до 1,15 мм после роста, по крайней мере, до 2,9 мм. Развитие от стадии 1 до стадии 2 длится менее одного дня . На 11—20-й день личинка превращается в куколку , а ещё через 11 дней — во взрослую особь .
Личинки паразита живут на земляном полу, в сухих песчаных почвах, в тенистых уголках пляжей. Они питаются органическими веществами, через 3 недели окукливаются и затем превращаются во взрослых блох .
Эпидемиология
Поскольку самки несут от 100 до 200 яиц, переносчиками являются сами заражённые особи, распространяющие яйца на других млекопитающих . Кроме человека, Tunga penetrans поражают свиней, собак, кошек, крупный рогатый скот , овец, лошадей, мулов, ослов, обезьян, слонов, крыс, мышей и других животных .
Чаще болеют люди, не носящие обуви. Мужчины болеют чаще женщин. В основном, болезнью поражены бедные слои населения. Пик заболеваемости приходится на сентябрь, минимум — на январь . Описаны эпидемии тунгиоза, например в Уганде в 2010 году , где заразилось около 20 тысяч человек, из которых более 20 погибло .
Саркопсиллёз иногда смешивают с тромбидиазом из-за схожести английских названий возбудителей — «Chigger bite» ( , возбудители тромбидиаза) и «Chigoe flea» (блоха Tunga penetrans , возбудитель саркопсиллёза) (и соответственно одинаково называют болезнь Chiggers/Jiggers), а также некоторых общих симптомов поражения кожи (зуд и т. д.).
Реже (в Эквадоре и Перу ) тунгиоз вызывает другой вид блох из рода Tunga — Tunga trimamillata (Pampiglione et al., 2002) . Кроме человека, данная блоха является патогенной для коз, овец, коров, свиней .
Клиническая картина и патогенез
Инкубационный период при саркопсиллёзе составляет от 8 до 12 дней. Различают 5 стадий тунгиоза:
- проникновение паразита на кожу;
- внедрение в кожу;
- блоха разбухает и откладывает яйца;
- самка блохи начинает погибать;
- симптомы, остающиеся после гибели паразита, процесс заживания .
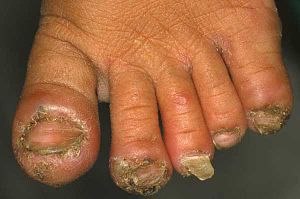
Поражается кожа стопы (чаще всего под ногтями; на ноги приходится большая часть случаев локализации паразита), спины, затылка, запястья, рук, локтей, в области лодыжек, колен, бёдер, ягодичной области, лобка, шеи, живота, а также может поражаться паховая область, губы, веко, яички, половой член . При низкой (мягкой) инвазии очагов поражения не более 5, при средней (умеренной) — от 6 до 30, при тяжёлой — более 30. Тяжёлая форма чаще встречается у пожилых людей .
Внедрившиеся в кожу самки блохи с помощью ферментов разъедают поверхность кожи и проникают под неё, где развиваются до размеров горошины и погибают, вызывая тяжёлый зуд , сильную боль , воспаление , волдырь , фурункул , язву , пустулы , папулы , отёк и нередко изъязвление (реакции на ферментную жидкость паразита).
Иммунологический ответ на внедрение паразита — воспалительная реакция — начинается в виде эритемы . Вокруг внедрившегося паразита развивается воспалительный инфильтрат с исходом в нагноение. Паразит питается кровью из сосудов сосочкового слоя дермы . Созревшие яйца выделяются самкой по одному из отверстия на конце брюшка в течение 7—10 дней. После откладки яиц (общим числом около 150—200 шт.) паразит погибает. Разбухание самки и давление отложенных ею яиц вызывают сдавливание соседних нервов и кровеносных сосудов.
Внедрившаяся в кожу блоха сообщается с воздухом с помощью отверстия в коже диаметром около 250—500 мкм, через которое она вместе с яйцами дышит, выделяет яйца и выбрасывает фекалии, поэтому из ранки, кроме яиц, выделяется жидкость, состоящая из продуктов обмена и распада паразита.
Некоторые заболевшие не могут работать и даже ходить из-за боли. Если паразит локализован на ноге, боль усиливается ночью и при ходьбе .
Биопсия выявляет образование микроабсцессов в коже, (чрезмерное развитие рогового слоя кожи), акантоз (утолщение росткового слоя эпидермиса), (нарушение ороговения клеток эпидермиса), (утолщение зернистого эпидермиса в результате увеличения числа рядов клеток), (межклеточный отёк), (образование бородавок) и геморрагическую область в дерме. Наблюдаются также паразит и овальные белые яйца .
Редкая инвазия в паховую область характеризуется гиперплазией , наблюдается псевдоэпителиома эпидермиса, образование экзофитных опухолей до 3 см в диаметре, напоминающих бородавки .
Осложнения
Осложнения тунгиоза, как правило, связаны с возникновением вторичной инфекции, которая может привести к развитию абсцесса , бактериемии . Известны случаи, когда вторичные инфекции ( гангрена , столбняк ) приводили к гибели людей, заражённых песчаными блохами.
Микробы попадают в ранку вследствие нарушения целостности кожи паразитом, расчёсов и переносятся непосредственно самой блохой. Так как внедрившаяся блоха питается кровью из субэпидермальных кровеносных сосудов, в процесс подключаются внешняя поверхность кожи и системный кровоток.
Осложнения при тунгиозе способны вызывать около 150 патогенных микроорганизмов, включая золотистого стафилококка и Wolbachia endobacteria .
Вторичную инфекцию также могут обусловить попытки самостоятельного лечения с помощью нестерильных инструментов.
В результате патологий, вызванных паразитом или микроорганизмами, возможны деформация пальцев, самоампутация пальца, деформация и потеря ногтей, лимфостаз , лимфангит , некроз тканей, сепсис , пневмония , целлюлит , тромбофлебит , лимфатический отёк, глубокое изъязвление, вплоть до костей.
Тунгиоз может взаимно осложнять другие тропические паразитарные болезни — слоновость ног (см. Филяриатозы ) и пр.
Лечение и профилактика
Дифференциальный диагноз проводят, чтобы отличить саркопсиллёз от других внутрикожных паразитов , пуликоза , укусов клещей , чесотки , миграций личинок гельминтов в коже (см. larva migrans ), дракункулёза .
Инвазия Tunga penetrans может также имитировать глубокие микозы , бородавки , инородные тела и некротизирующий васкулит . Атипичный тунгиоз дифференцируется с псевдоэпителиомой , остроконечными кондиломами и кожным туберкулёзом . Иногда приходится дифференцировать с и кожным лейшманиозом .
Диагноз ставят на основании данных анамнеза (посещение или проживание в очаге саркопсиллёза), клинической картины, обнаружения паразита.
Лечение хирургическое: блоху осторожно, с соблюдением асептики , пинцетом или стерильной иглой полностью извлекают из кожи, рану дезинфицируют и накладывают на неё повязку. Предварительно блоху можно убить хлороформом . Для предотвращения и терапии вторичной инфекции применяют антибиотики : , , триметоприм , , метронидазол или эритромицин . Необходима профилактика столбняка .
Прогноз при оказании адекватной медицинской помощи обычно благоприятный, однако при развитии вторичной инфекции возможен летальный исход.
Профилактика саркопсиллёза — борьба с блохами и защита от их укусов, ношение носков и обуви; воздержание от лежания и сидения голым телом на земле; поддержание чистоты в доме, мытьё ног в тёплой воде после прогулки по заражённой местности .
См. также
Примечания
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. Dermatology: 2-Volume Set. — St. Louis: Mosby, 2007. — ISBN 1-4160-2999-0 .
- Саркопсиллёз // 1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
- Veraldi S, Valsecchi M. (англ.) // Int J Dermatol.. — 2007. — Vol. 46 , iss. 10 . — P. 1061—1066 . — . 20 сентября 2016 года.
- ↑ Heukelbach, Jorg. «Invited Review — Tungiasis.» Revista do Instituto de Medicina Tropical de São Paulo 47.6 (2005): 307—313
- ↑
- Darmstadt G.L., Francis J.S. (англ.) // : journal. — 2000. — May ( vol. 19 , no. 5 ). — P. 485—487 . — doi : . — . 25 мая 2012 года.
- Darmstadt GL, Francis JS (May 2000). «Tungiasis in a young child adopted from South America». Pediatr. Infect. Dis. J. 19 (5): 485-7. doi:10.1097/00006454-200005000-00024. .
- . Дата обращения: 17 сентября 2011. 27 августа 2010 года.
- Joseph JK, Bazile J, Mutter J, Shin S, Ruddle A, Ivers L, Lyon E, Farmer P. (англ.) // Trans R Soc Trop Med Hyg.. — 2006. — Vol. 100 , iss. 10 . — P. 970—974 . — . (недоступная ссылка)
- Hoeppli R. Early references to the occurrence of Tunga penetrans in tropical Africa (англ.) // Acta Trop.. — 1963. — Vol. 20 . — P. 143—153 . — .
- ↑ Smith, Darvin Scott (англ.) . Emedicine. Дата обращения: 2 октября 2011. 31 января 2012 года.
- . Дата обращения: 3 октября 2017. 5 ноября 2015 года.
- Nagy N, Abari E, D’Haese J, Calheiros C, Heukelbach J, Menche N, Feldmeier H, Mehlhorn H «Investigations on the Life Cycle and Morphology of Tunga penetrans in Brazil.» Parasitology Research 101.Supplement 2 (2007): 233—242. Springer-Verlag, 2007. SpringerLink. 22 Feb. 2009
- . Дата обращения: 20 сентября 2011. 29 августа 2011 года.
- . Дата обращения: 17 сентября 2011. 18 августа 2011 года.
- . Дата обращения: 17 сентября 2011. 6 мая 2015 года.
- . Дата обращения: 17 сентября 2011. 18 июля 2014 года.
- Pampiglione S., Trentini M., Fioravanti M.L., Gustinelli A. (англ.) // Parasite : journal. — 2004. — March ( vol. 11 , no. 1 ). — P. 51—7 . — doi : . — . 24 сентября 2015 года.
- Beaucournu, J.-C.; Degeilh, B.; Mergey, T.; Muñoz-Leal, S.; González-Acuña, D. Le genre Tunga Jarocki, 1838 (Siphonaptera: Tungidae). I – Taxonomie, phylogénie, écologie, rôle pathogène (фр.) // Parasite : magazine. — 2012. — Vol. 19 , n o 4 . — P. 297—308 . — ISSN . — doi : .
- Linardi, Pedro Marcos; Beaucournu, Jean-Claude; de Avelar, Daniel Moreira; Belaz, Sorya. Notes on the genus Tunga (Siphonaptera: Tungidae) II – neosomes, morphology, classification, and other taxonomic notes (англ.) // Parasite : journal. — 2014. — Vol. 21 . — P. 68 . — ISSN . — doi : . — .
- . Дата обращения: 3 октября 2017. 5 ноября 2015 года.
- Eisele M, Heukelbach J, Van Marck E, Mehlhorn H, Meckes O, Franck S, Feldmeier H. « (недоступная ссылка) » Parasitology Research 90.2 (2003): 87—99. Springer-Verlag, 2003. SpringerLink. 22 Feb. 2009
- . Дата обращения: 3 октября 2017. 5 ноября 2015 года.
- . Дата обращения: 18 сентября 2011. 5 ноября 2015 года.
- . Дата обращения: 3 октября 2017. 5 ноября 2015 года.
- . Дата обращения: 17 сентября 2011. 5 ноября 2015 года.
- Heukelbach, Jorg. Tungiasis. Sept. 2004. Orphanet.com. 23 Feb. 2009 от 23 декабря 2021 на Wayback Machine
- Fischer P, Schmetza C, Bandib C, Bonowa I, Manda S, Fischera K, Büttner D. Experimental Parasitology 102.3-4 (2002): 201—211. Science Direct. 23 Feb. 2009 (недоступная ссылка) . Copyright © 2003 Elsevier Science
- Feldmeier, H, Heukelbach J, Eisele M, Souza A, Barbosa L, Carvalho C. « от 22 июля 2014 на Wayback Machine .» Tropical Medicine & International Health 7.7 (2002): 559—564. Wiley InterScience. 23 Feb. 2009
- J. Joseph, J. Bazile, J. Mutter, S. Shin, A. Ruddle, L. Ivers, E. Lyon, P. Farmer. « от 5 ноября 2015 на Wayback Machine .» Transactions of the Royal Society of Tropical Medicine and Hygiene 100.10 (2006): 970—974. 22 Feb. 2009
- . Дата обращения: 20 сентября 2011. 27 июля 2012 года.
Ссылки
- Большая медицинская энциклопедия . т. 22. М. 1984 г., стр. 538. Статья «Саркопсиллез».
- на сайте БИОЛОГИЯ И МЕДИЦИНА
- на сайте Медикедия
- 2021-12-13
- 1
