Социология психиатрии
- 1 year ago
- 0
- 0

Деинституционализа́ция психиатрии — процесс реформирования психиатрической службы, начавшийся в ряде западных стран в 50-х годах XX века . Заключается в широкомасштабном сокращении числа психиатрических коек и психиатрических больниц с параллельным развитием различных форм внебольничной помощи психически больным , выписываемым из психиатрических стационаров . Это должно предотвратить развитие у пациентов госпитализма , ущемление их прав и отрыв от общества . Деинституционализации во многом способствовало в том числе и антипсихиатрическое движение .
Согласно позиции ВОЗ , деинституционализация является одним из приоритетов при реформировании системы психиатрической помощи в различных странах .
Процесс деинституционализации включает в себя:
В основе деинституционализации лежит озабоченность по поводу неудовлетворительных условий содержания больных в государственных психиатрических больницах, стремление улучшить их материальное и социальное положение, а также сделать психиатрическую помощь более гуманной и более эффективной в медицинском и финансовом плане . Результатом деинституционализации является переход от институциональной психиатрии, которой свойственно множество недостатков, к неинституциональной.
Между институциональной и неинституциональной психиатрией имеется ряд важных различий. Их иллюстрирует следующая таблица :
| Институциональная психиатрия | Неинституциональная психиатрия |
|---|---|
| государственные финансирование, регулирование и контроль | общественные финансирование, регулирование и контроль |
| централизованность психиатрической службы | нецентрализованность психиатрической службы |
| удалённость места оказания психиатрической помощи от места проживания пациента | близость места оказания психиатрической помощи к месту проживания пациента |
| меньшая доступность помощи | бо́льшая доступность помощи |
| проведение стационарного лечения в психиатрических больницах | проведение стационарного лечения в больницах общего профиля |
| преобладание стационарного лечения тяжёлых психических расстройств над амбулаторным | преобладание амбулаторного лечения тяжёлых психических расстройств над стационарным |
| низкое качество оказываемых услуг и менее успешный исход лечения | более высокое качество оказываемых услуг и более успешный исход лечения |
| утрата пациентами навыков независимой жизни, рост дефицитарных симптомов, возникновение госпитализма при длительном нахождении в психиатрических больницах , развитие инвалидности | обусловленная отсутствием изоляции возможность сохранения и приобретения навыков, необходимых пациенту для его социальной интеграции |
| изоляция пациента от его семьи в период лечения | возможность поддержки пациента со стороны близких и друзей в процессе лечения |
| продолжительный срок лечения | непродолжительный срок лечения |
| режим закрытых дверей | режим открытых дверей |
| больший риск злоупотреблений | меньший риск злоупотреблений |
| возможность использования психиатрии для решения социальных проблем и подавления инакомыслия | невозможность использования психиатрии для решения социальных проблем и подавления инакомыслия |
| заинтересованность представителей власти в получении и использовании сведений о пациенте | незаинтересованность представителей власти в получении и использовании сведений о пациенте |
| более высокая степень социальной стигматизации и дискриминации | менее высокая степень социальной стигматизации и дискриминации |
| меньшее доверие к врачу | большее доверие к врачу |
| предоставление права окончательного решения по большинству вопросов врачу | предоставление права окончательного решения по большинству вопросов пациенту |
| лишение свободы в качестве гарантии общественной безопасности | предоставление свободы в качестве гарантии личной безопасности |
| обеспечение общественной безопасности, меры контроля и изоляции в качестве приоритетных задач | удовлетворение потребностей пациента, меры лечения и реабилитации в качестве приоритетных задач |
| широкое применение недобровольной госпитализации в отношении лиц, не совершивших противоправных действий | неприменение недобровольной госпитализации в отношении лиц, не совершивших противоправных действий |
| пренебрежительное отношение к гражданским правам и правам человека | уважительное отношение к гражданским правам и правам человека |
| способность структур, связанных с психиатрией, к широкой экспансии путём расширения сети психиатрических учреждений, расширения диагностических критериев и поиска соответствующего контингента | неспособность структур, связанных с психиатрией, к широкой экспансии путём расширения сети психиатрических учреждений, расширения диагностических критериев и поиска соответствующего контингента |
| диспропорция между количеством пациентов и врачей, а также между спросом и предложением в отношении их услуг, возникающая в результате нефункционирования естественных рыночных и социальных механизмов | оптимальное соотношение между количеством пациентов и врачей, а также между спросом и предложением, возникающее в результате функционирования естественных рыночных и социальных механизмов |
| необходимость поддерживать постоянные уровень заполнения и оборот койко-мест в каждом психиатрическом стационаре, набирая и удерживая в нём путём недобровольных госпитализаций столько людей, сколько необходимо для заполнения всех его коек | отсутствие необходимости поддерживать постоянные уровень заполнения и оборот койко-мест в каждом психиатрическом стационаре, набирая и удерживая в нём путём недобровольных госпитализаций столько людей, сколько необходимо для заполнения всех его коек |
| более крупные расходы на психиатрическую помощь | менее крупные расходы на психиатрическую помощь |

Основу для процесса деинституционализации заложили деятельность и работы итальянского профессора Франко Базальи : «Ликвидация психиатрической больницы как места изоляции» , «Учреждение, подлежащее ликвидации» , «Закрытие психиатрической больницы» и другие . Все теоретические работы Базальи направлены на реализацию единственной практической цели — сделать невозможным использование психиатрии в качестве института изоляции :178 :109 . В настоящее время в Италии , Швейцарии и Швеции ликвидированы все психиатрические больницы . Деинституционализация в трёх этих странах прошла наиболее успешно.
Практически во всех странах Северной Америки и Западной Европы происходило крупномасштабное сокращение психиатрических больниц . Тем не менее в некоторых странах Европы психиатрическая помощь по-прежнему оказывается по преимуществу в крупных психиатрических больницах . В отчёте, подготовленном по итогам конференции ВОЗ (январь 2005 ), отмечалось: «Как и вся политика общественного здравоохранения в целом, политика в области охраны психического здоровья страдает от повышенного внимания к службам неотложной помощи на базе стационаров, которым продолжает предоставляться большая часть ресурсов и придается особое значение». По данным на 2005 год, в психиатрических стационарах всё ещё продолжает оставаться свыше двух третей больничных коек в Европе .
Количество психиатрических коек по странам на каждые 100 000 человек:
| На какой год | Страна | Количество коек |
|---|---|---|
| 2005 | Италия | 46 |
| 2005 | Великобритания | 58 |
| 2005 | США | 77 |
| 2006 | Австрия | 53,1 |
| 2006 | Дания | 75,8 |
| 2006 | Ирландия | 79,9 |
| 2006 | Испания | 35,7 |
| 2006 | Нидерланды | 136,1 |
| 2013 | Россия | 105 |
| 2014 | Германия | 56,3 |
Наиболее значительные темп и результаты процесса деинституционализации психиатрической помощи отмечены в Италии , где в 1978 году был принят Закон 180 (Закон Базальи ), положивший начало данному процессу . В соответствии с Законом 180 прекращался приём пациентов в государственные психиатрические больницы, а количество психиатрических коек, размещённых в больницах общего профиля в районе обслуживания населения численностью от 100 000 до 120 000 человек, ограничивалось пятнадцатью . Таким образом, на каждые 100 000—120 000 человек в Италии приходится не более пятнадцати психиатрических коек, размещённых в больницах общего профиля. К 1998 году , когда в Италии завершилась деинституционализация, расходы на психиатрическую помощь сократились более чем в 2 раза — с 5 миллиардов лир (по покупательной способности эквивалентных 54 миллиардам лир в 1998 году) до 25 миллиардов лир . Итальянский психиатр Лоренцо Торесини отмечает:
…Деинституционализация обходится обществу дешевле, чем содержание психиатрических больниц .
В отчёте по итогам Европейской конференции ВОЗ указывалось, что после принятия Закона 180 у пациентов появились более широкие возможности принимать непосредственное участие в жизни общества .
Борьба за ликвидацию психиатрических больниц в Италии нашла своё отражение в итальянском документальном кино («Сады Авеля», «Деятели науки: Франко Базалья» , «Полёт» ) и в художественных фильмах (« Вторая тень », « Жил-был город безумных… » ).
Вслед за Италией идеи о деинституционализации психиатрии получили широкую популярность в Бразилии . Первым шагом к деинституционализации психиатрии в Бразилии стал прошедший с 19 по 22 октября 1978 года в Рио-де-Жанейро Международный симпозиум по психоанализу , социальным группам и институтам , на который был приглашён вдохновитель деинституционализации в Италии и Бразилии Франко Базалья . Затем в различных учреждениях прошёл ряд выступлений Базальи, наметивших некоторые пути к реформам и впоследствии опубликованных под названием «Бразильские доклады» . В 1987 году под лозунгом «За общество без психиатрических больниц» ( порт. “Por uma Sociedade sem Manicômios” ) в Бразилии сформировалось «Движение против психиатрических больниц» . В 1989 году в Палату депутатов её членом от Партии трудящихся штата Минас-Жерайс Паулу Делгаду, представлявшим «Движение против психиатрических больниц», был представлен проект долгожданного национального закона № 3657 . Этот проект был в значительной степени вдохновлён Законом 180 , предусматривавшим ликвидацию психиатрических больниц и создание вместо них других служб по оказанию помощи :13 . В 1979 году на 70 миллионов жителей приходилось 120 тысяч койко-мест . В 1997 году их количество сократилось почти наполовину, составив 62 514 койко-мест . Но после принятия закона 10216 с его «итальянским духом» это число сократилось ещё больше . В настоящее время имеется 39 567 коек, размещённых в 226 больницах с тем, чтобы обслуживать население, насчитывающее около 170 миллионов человек . В 1989 году в бразильском городе Рио-де-Жанейро с целью анализа и координации реформ психиатрии в Бразилии был учреждён «Институт Франко Базальи» .
Однако реализованный по образцу «Демократичной психиатрии» Франко Базальи процесс деинституционализации психиатрии в Бразилии называли примером «крупнейшего провалившегося социального эксперимента XX века» . Отмечалось также, что, к счастью для медицинской сферы, этой политике не удалось полностью преобразовать психиатрию и несколько современных отделений стационарной и амбулаторной помощи осталось в больницах университетов, например в Институте психиатрии в университете Сан-Паулу . Тремя годами позже, в 2008 году , указывалось, что обнаруживается явный прогресс, связанный с возвращением гражданских прав пациентам, расширением методов работы служб, сокращением и разукрупнением психиатрических больниц, более эффективным контролем за госпитализациями, дегоспитализациями и психиатрическим лечением, а также с получением финансирования для сферы, которая в 1970-е годы оставалась в состоянии полной заброшенности .
Преобразования в Испании осуществились в период после смерти диктатора Франко . Опыт реформирования в стране оказался противоречив и характеризовался региональными различиями. Законодательство, предусматривающее окончательное закрытие психиатрических больниц, отсутствовало, и преобладали разнонаправленные процессы: наряду с интенсивным расформированием стационаров в Астурии и Андалузии остались регионы, например Каталония , в которых крупные психиатрические клиники рассматривались как основная модель психиатрической помощи .
Принятое в 1986 году Общее законодательство по здравоохранению, куда вошла и отдельная глава по психическому здоровью, благоприятствовало деинституционализации. Создавались центры охраны психического здоровья для оказания психиатрической амбулаторной помощи, стационарные отделения на базе больниц общего профиля, а для лечения и реабилитации лиц с наиболее тяжёлыми психическими расстройствами — местные терапевтические центры. Большие изменения произошли, например, в Андалусии , Астурии и Мадриде : количество коек в психиатрических стационарах снизилось приблизительно со 100 до менее 25 на 100 000 человек. После пребывания в стационарах в среднем в течение 21 года 25 % пациентов смогли вернуться в свои семьи, тогда как ещё 50 % были готовы к тому, чтобы проживать в приютах. Удалось создать приблизительно 500 центров охраны психического здоровья со средним уровнем охвата 87 000 человек. Были созданы 95 психиатрических отделений для стационарного лечения в больницах общего профиля, а также 108 дневных стационаров. В некоторых провинциях социальные службы разработали реабилитационные программы, включая социально ориентированные предприятия с оплатой труда для лиц, страдающих психическими расстройствами, а также занимаются предоставлением жилья .
В Греции реформа психиатрической помощи началась в 1983 году . C 1984 по 2006 год общее количество психиатрических коек снизилось c 7487 до 2022, то есть на 73 %, а количество хронических пациентов, находящихся в государственных психиатрических больницах длительное время, сократилось на 80 %. К 2012 году планировалось оставить в Греции всего одну государственную психиатрическую больницу, где число коек будет сокращено до 130 .
С 1970-х годов преобразованию, модернизации и сокращению койко-мест подверглась известная больница в Вене ; к началу XXI века в стенах этой некогда огромной клиники оставался лишь один небольшой центр для оказания стационарной психиатрической помощи .
С 1974 по 2000 год в Австрии происходило крупномасштабное сокращение коек в психиатрических больницах: с 12 000 до 5000. Помощь стала оказываться в учреждениях на уровне общины , в которых преобладает персонал , включающий специалистов различного профиля: в дневных стационарах, кризисных центрах помощи, общежитиях для лиц с психическими расстройствами. В некоторых районах страны существуют процедуры систематического контроля за деятельностью персонала таких учреждений .
Реформа в Швеции характеризовалась радикальным, быстрым и эффективным расформированием тоталитарных психиатрических институтов. Осуществившаяся в течение нескольких лет в середине 1990-х годов , она проходила под лозунгами общественной этики и социальной справедливости : провозглашались взгляды, согласно которым психически недееспособные люди должны иметь те же права, что и физически недееспособные. Специалистами отмечалось, что после реформирования лица, страдающие психическими расстройствами, в Швеции уже не подвергаются дискриминации .
Основанием для стационарной помощи в Швеции является лишь острая потребность в лекарственной терапии, которую невозможно провести в другом месте. 80 % пациентам специализированная психиатрическая помощь оказывается амбулаторно . Время пребывания в шведском стационаре не превышает обычно 30 дней, а в среднем составляет 2 недели .
В Норвегии в рамках программы охраны психического здоровья осуществлялась активная работа по переходу от предоставления стационарной помощи к амбулаторной; по всей стране создавались районные психиатрические центры в качестве клиник для амбулаторных больных на уровне общины. Сеть служб, оказывающих психиатрическую помощь комплексного характера, обеспечивает постоянную поддержку в отношении лечения, проживания, трудоустройства и социальной защиты .
Во Франции в 1960 году была сформулирована политика «секторизации» . В каждом секторе (численностью, как правило, около 70 000 человек) профилактика и лечение были доверены мультидисциплинарным сменам работников. Каждая составленная по такому принципу смена располагает различными структурами, позволяющими в нужный момент отреагировать на повороты в течении заболевания у каждого пациента: дневной стационар, кабинет посттерапевтического наблюдения, госпитализация на ночь, медико-психологический центр, кризисное отделение, распределительный центр, лечебное помещение для временного проживания и т. д. Таким образом, круглосуточное пребывание в больнице при госпитализации стало лишь одной из форм в ряду тех, которыми располагал сектор. Нередко (даже в самых отдалённых местностях) помощь оказывается больному на дому психиатром и приданной ему группой медперсонала .
В целом во Франции число психиатрических коек уменьшилось на три четверти, снизилась себестоимость услуг. Реформы продвигаются по пути интеграции психиатрии в общемедицинскую сеть .
В Германии деинституционализация была тесно связана с осмыслением трагического опыта немецкой истории , приведшего к Холокосту и Программе Т-4 . Само рефлексия молодого поколения врачей, занимавшихся изучением условий организации психиатрических больниц в эпоху нацистской Германии , повлияла на гуманизацию системы психиатрической помощи , привела к выработке новых этических принципов, лежащих в основе действий врача: от социально-утопических приоритетов — к приоритету интересов пациента; от принципа групповой солидарности — к принципу личной нравственной ответственности; от политики изоляции — к политике эмансипации и интеграции психически больных .
Процесс реформирования начался без поддержки официального руководящего профессионального сообщества, не склонного признавать трагический опыт немецкой истории; он начал происходить лишь по инициативе молодого поколения врачей и других специалистов в области психиатрии. Благодаря этой инициативе в 1971 году была создана Комиссия по психическому здоровью, утверждённая немецким правительством и парламентом . Данные процессы поддерживались широким общественным движением — возникшей в немецком обществе атмосферой устремлений к социальным и политическим изменениям (в области образования, социальной помощи, демократизации и т. д.) . Существенно повлияли на реформистское движение в Германии книга Клауса Дёрнера «Гражданин и безумие» , работы Лэйнга , Фуко и Базальи, английский и итальянский опыт деинституционализации .
В ходе реформы происходило быстрое разукрупнение и децентрализация психиатрических больниц, сокращение больничных коек, расширение амбулаторной психиатрической помощи: создание дневных стационаров, реабилитационных учреждений, общежитий, социальных фирм и т. п. Создавались дома промежуточного пребывания (дом на полпути), консультативные учреждения, телефоны доверия , группы самопомощи и самоподдержки . Во многих городах были открыты психиатрические клиники в многопрофильных больницах; очень значительно возросло количество амбулаторных врачей-психоневрологов . По данным на 2014 год, из 53 000 коек, находящихся в стационарных психиатрических отделениях, 21 000 находятся в больницах общего профиля .
Реформа в Германии позволила сократить расходы на финансирование психиатрической службы и вместе с тем привела к повышению качества жизни психически больных и их родственников .
В настоящее время в Германии недобровольное помещение лиц, не совершивших противоправных действий, в психиатрические клиники возможно лишь в редких случаях : основной критерий недобровольной госпитализации — непосредственная угроза для себя или окружающих (когда лицо с психическим расстройством находится на грани самоубийства или может лишить жизни других) . В закрытом режиме пребывает, по некоторым оценкам, подавляющее меньшинство пациентов психиатрических клиник . Отделения, где годами пребывали пациенты с хроническим течением заболевания, во время деинституционализации были закрыты . Благодаря широко развитой сети социальных служб лица, нуждающиеся в постоянной помощи при обслуживании своих основных жизненных потребностей, получают помощь и уход на дому.

Программы дегоспитализации и оказания коммунальной медико-социальной помощи стартовали в Англии уже в 1950-х и широко распространились после принятия Закона о психическом здоровье ( 1959 ) . В рамках деинституционализации было закрыто преобладающее большинство английских психиатрических больниц .
Значительное внимание в Англии уделяется внебольничной психиатрической помощи, большую роль в лечении психозов играют мультидисциплинарные амбулаторные бригады и службы социальной реабилитации. Помимо государственных стационаров, существуют частные стационарные отделения, а также частные общежития для лиц с психическими расстройствами. Исследования службы внебольничной психиатрической помощи показали, что экономическая выгода по сравнению с традиционным лечением в стационарах весьма скромна, однако значительно более высока степень приемлемости, удовлетворённости и выше субъективная оценка со стороны пациентов . В результате реформы повысилось качество жизни бывших пациентов психиатрических клиник, теперь получающих помощь в службах охраны психического здоровья по месту жительства .
При непсихотических расстройствах в подавляющем большинстве случаев наблюдение за пациентами ведут врачи общей практики (семейные врачи) , обладающие высокой компетентностью в области психиатрии, проводящие диагностику и медикаментозное лечение депрессий , шизофрении , биполярного и тревожных расстройств. В амбулатории семейного врача работают также медицинские сёстры , психологи , социальные работники , врачи-специалисты. Все необходимые медицинские услуги предоставляются именно на этом этапе, и лишь пациенты с наиболее сложными для диагностики случаями коморбидных психических расстройств, острых психозов попадают в специализированные психиатрические отделения, многие из которых находятся в структуре многопрофильных больниц .
Лечением детей с психическими расстройствами занимаются, как правило, семейные врачи, медсёстры, социальные работники, имеющие специальное образование и навыки, а также мультидисциплинарные команды, в состав которых входят консультанты, психологи, психотерапевты , социальные работники, арт-терапевты либо — изредка — нейропсихиатры. В случае необходимости ребёнок направляется на лечение в педиатрическое отделение, специалисты которого работают в тесном сотрудничестве с психиатрами .
В 1970-е годы в Израиле началось реформирование психиатрической помощи согласно теоретическим принципам общественной психиатрии. Психиатрические больницы реорганизовывались в центры психического здоровья (в структуре которых имеются обсервационно -диагностическое отделение; отделения для интенсивной помощи и длительного лечения, для институциональной реабилитационной помощи; дневной стационар; амбулаторная клиника; мастерские и цеха терапии занятости). Отделениям придаются клинические психологи , социальные работники .
Количество психиатрических больниц под -государственным управлением сократилось на 2/3, в результате на частные лечебницы стало приходиться 40 % психиатрических коек. Сформирована система оказания психиатрической помощи по вектору «популяции — семейный врач — служба охраны психического здоровья — психиатрическая больница» .
Количество амбулаторных клиник с 1988 по 1993 год увеличилось на 50 %. Была создана обширная сеть служб реабилитации, финансируемых государством; служб для детей и подростков, психо геронтологической помощи, «горячих» линий EPAN и т. п.
Однако общий кризис привёл в Израиле к сокращению расходов на психиатрические службы, сокращению объёма и качества предоставляемых услуг; персонал стационаров стал игнорировать новые принципы социальной психиатрии , не имея экономических стимулов в своей работе. Создание центров охраны психического здоровья осталось главным (и, по существу, единственным) достижением реформы .
В 1960-е годы деинституционализация психиатрии стала в США предметом работы, дискуссий и часто освещалась в специальной литературе. В 1966 году Ф. Александер и Ш. Селесник, писавшие на тему истории психиатрии, отметили нараставшую тенденцию к деинституционализации: «Преобладающая в Соединённых Штатах тенденция к тому, чтобы организовать психиатрические отделения в больницах общего направления, обнадёживает. Передовые врачи в таких больницах — как психиатры, так и терапевты — часто успешно осуществляют интеграцию соматического и психиатрического лечения и психических, и органических заболеваний. Психиатрическая больница, изолированная как географически, так и идеологически от медицинских центров , многими рассматривается ныне как пережиток прошлого» . Через 30 лет тенденция, отмеченная Александером и Селесником, привела к конкретным результатам. В США в ходе деинституционализации с 1955 по 1998 год количество коек на 100 тысяч населения сократилось в государственных психиатрических больницах с 339 до 21 . В период с 1950 по 2000 год было закрыто 118 из 322 психиатрических больниц .
Американский психиатр Фуллер Тори в своей книге «Шизофрения» приводит оценку масштабов деинституционализации в США:
Масштабы деинституционализации с трудом поддаются восприятию. В 1955 г. в государственных психиатрических клиниках насчитывалось 559 тыс. хронически больных . Сегодня их менее 90 тысяч. Численность населения в период с 1955 по 1993 г. выросла со 166 до 258 млн человек, а это значит, что если бы на душу населения в 1993 г. приходилось такое же количество госпитализированных пациентов, как и в 1955 г., то общее их число составило бы 869 тыс. Следовательно, в настоящее время примерно 780 тыс. человек, то есть более трёх четвертей миллиона, которые в 1955 г. находились бы в психиатрических лечебницах, живут среди нас .
Фуллер Тори делает следующий вывод:
90 процентов из тех, кто сорок лет назад был бы помещён в психиатрическую больницу, сегодня в ней не находится .
В результате реформы многие пациенты, которых прежде ожидала бы пожизненная изоляция, успешно интегрировались в общество .
Несогласованность процесса деинституционализации и изменений в законодательстве привела к тому, что во многих штатах психически больные оказались бездомными .
Движение деинституционализации в Канаде началось в первой половине 1960-х годов. В 1961 году была опубликована получившая большой резонанс статья Р. Соммера и Х. Осмонда (врачей, работавших в провинциальной психиатрической больнице Weybum в провинции Саскачеван ), в которой утверждалось, что развитие психических заболеваний часто имеет своей причиной госпитализацию пациентов в психиатрические больницы. Процесс деинституционализации продолжался в 1970—90-е годы, однако не в том виде, как первоначально представляли себе его сторонники: средства, сэкономленные в результате закрытия психиатрических больниц, не направлялись на оказание помощи в сообществе, что, как и в США, стало причиной быстрого роста числа бездомных .
В современной Канаде психиатрическую помощь часто оказывают бригады специалистов, которые должны состоять из психиатров, психологов, социальных работников, медсестёр и (иногда) терапевтов. Однако первую профессиональную помощь человеку с любым заболеванием, включая психическое, обычно оказывает семейный врач; он также даёт направление на оказание специализированных услуг: семейное консультирование, психотерапию, групповую терапию .
Реформа психиатрии в Польше стала проводиться с начала 1990-х годов и в 1994 году получила мощную поддержку благодаря принятию Закона об охране психического здоровья. За несколько лет коечный фонд в психиатрических клиниках сократился на треть, улучшились условия пребывания пациентов в клиниках. Создавались психиатрические отделения в больницах общего профиля, сеть дневных стационаров, клубы пациентов, центры общественной поддержки, мастерские социотерапии, гостиницы для лиц с психическими расстройствами, специальные охраняемые квартиры. В основу организации психиатрической помощи легла идея о том, что пациенты должны принимать активное участие в процессе лечения и реабилитации. Важную роль играют непрофессиональные общественные организации, организации взаимопомощи .
С 1999 по 2009 год на территории Украины произошло значительное снижение коечного фонда (почти на 10 000) . Тем не менее в 2008 году исполнительный секретарь Ассоциации психиатров Украины Семён Глузман указывал, что в стране имеется избыток больниц со стационарным лечением лиц с психическими расстройствами, являющийся наследием тоталитарного прошлого. «В больнице им. Павлова только в одном детском отделении коек больше, чем во всей Великобритании вместе», — указывал С. Глузман .
В 2000-е годы попытка сократить коечный фонд в Донецкой области , которая была выбрана «подопытной» территорией, обернулась провалом, так как не было создано достаточного количества амбулаторных служб. Реформа в Донецке вызвала протесты со стороны врачей и родственников больных .
В целом на территории Украины слабо развита система амбулаторной психиатрической помощи . В публикации ВОЗ 2010 года отмечалось, что приблизительно 89 % ресурсов системы используется для оказания стационарной психиатрической помощи, а 11 % — амбулаторной; при этом сокращение коечного фонда стационаров не скоординировано с развитием амбулаторных служб (более того, сеть психоневрологических диспансеров сократилась от 33 в 2002 году до 29 в 2006) . Указывая на недостаточную развитость амбулаторной помощи, известный украинский психиатр В. С. Подкорытов в 2009 году писал: «…в стране финансируется не лечение психически больных, а содержание психиатрических учреждений и их персонала» .
По данным на 2015 год , на территории страны 144 психоневрологических интерната и 70 психиатрических больниц, в них проживает около шестидесяти тысяч человек . Показатель госпитализированной заболеваемости был по состоянию на 2011 год одним из наивысших по сравнению с другими странами постсоветского пространства — 531,1 на 100 тысяч населения .
В 2017 году С. Глузман продолжал заявлять о необходимости сокращения коечного фонда в психиатрических больницах Украины . Он отмечал, что группа иностранных экспертов, посетив украинские психиатрические больницы и психоневрологические интернаты, «увидели проблему в том, что порядка 30% людей, которые там находятся, могли бы там не жить», и указывал на необходимость сокращать больницы, создавая вместо них общежития, дома на полпути и сестринские дома , а также на значительно бо́льшую дешевизну амбулаторных психиатрических учреждений и клубов для психиатрических пациентов в сравнении с больницами .
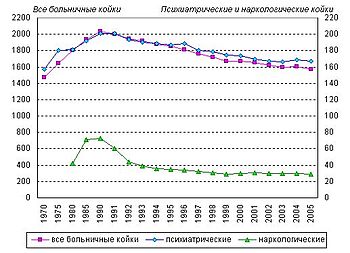
В России деинституционализация длительное время не проводилась, вызывала громкие протесты и называлась «безумной затеей» , «диктатурой безумия» , установленной на Западе адептами глобализма , которые «стараются превратить в дурдом весь мир». Статью с такими высказываниями и соответствующим названием — «Диктатура безумия» в 2004 году опубликовал журнал « Наш современник » . Слабая тенденция к сокращению количества психиатрических коек наметилась только с 1990 года , когда начали закрываться некоторые наиболее обветшавшие или пришедшие в аварийное состояние психиатрические больницы.
В 2003 году процентное соотношение больничной и внебольничной помощи в структуре объёма финансирования психиатрии в России составляло 90:10 .
По данным 1999 года в России насчитывалось 187,5 тысяч психиатрических коек, размещённых в 278 психиатрических больницах, и 124,6 тысяч психиатрических коек, размещённых в 442 домах-интернатах . По данным на 2005 год число психиатрических коек сократилось с 200,6 тысяч (в 1990 году ) до 167 тысяч (в 2005 году) . По данным 2007 года на 100 тысяч населения в России приходилось 113 психиатрических коек . На XIII съезде Независимой психиатрической ассоциации в 2008 году отмечалось: «У нас количество коек превышает все возможные пределы, потому что всегда была ориентация только на медикаментозное лечение» . В 2011 году заместитель директора Департамента организации медицинской помощи и развития здравоохранения Минздравсоцразвития России Е. Скачкова отметила, что «в России число психиатрических коек в 8 раз выше, чем в высокоразвитых странах» .
По данным на 2005 год оставались чрезмерными средняя длительность лечения в больнице (75,7 койко-дней ), процент повторных в течение года госпитализаций (21,5 %) — этот процент чрезвычайно высок в особенности у страдающих шизофренией (29 %). Доля пациентов, находящихся в стационаре свыше года, на протяжении целого ряда лет не менялась: 21,7 % — иными словами, каждая пятая койка занята этими пациентами. Продолжала расти доля больных, поступающих в стационары с непсихотическими психическими расстройствами (большинство таких пациентов могли бы лечиться амбулаторно или в дневных стационарах): в 1990 году 28 %, в 2005 году 36 % коек. Проблему представляют собой такие особенности финансирования стационаров, при которых все койки необходимо заполнять .
В то же время, по данным доклада за 2005 год Уполномоченного по правам человека в Российской Федерации , система оказания внестационарных видов психиатрической помощи развита недостаточно. В диспансерах наблюдается нехватка психологов , психотерапевтов , юристов и социальных работников ; крайне мало дневных стационаров; общежития для лиц, страдающих психическими расстройствами и утративших социальные связи, отсутствуют; поэтому основная психиатрическая помощь оказывается в стационарах даже в тех случаях, когда, по медицинским показаниям, необходимости в этом нет .
В январе 2005 года Россия подписала два документа: Европейский план действий по охране психического здоровья , в котором провозглашается приоритет амбулаторной психиатрической помощи и развитие социальных служб, и Европейскую декларацию по охране психического здоровья , взяв на себя обязательство отчитаться перед ВОЗ о ходе её выполнения на межправительственном совещании до 2010 года . Намеченная в 2007 году реформа психиатрической помощи была обсуждена и поддержана Независимой психиатрической ассоциацией на её XII съезде . В 2007 году Татьяна Дмитриева высказала намерение приступить к выполнению европейских решений и предложила перевести часть пациентов психиатрических стационаров на амбулаторное лечение , однако предложения Дмитриевой не нашли поддержки у высших государственных чиновников. В частности, Сергей Миронов , бывший в то время спикером Совета Федерации , выразил на открытии заседания Совета по делам инвалидов 20 апреля 2009 года опасение в связи с возможным переводом части пациентов на амбулаторное лечение . Он заявил, что в России численность пациентов психиатрических клиник по сравнению с серединой 1990-х годов почти удвоилась и в регулярной психиатрической помощи нуждаются 25 % населения, тогда как в остальном мире по данным Всемирной организации здравоохранения — лишь 15 %.
В отличие от главы Ассоциации психиатров Украины Семёна Глузмана, который указывал на то, что подобные высокие цифры обусловлены не повышением заболеваемости психическими расстройствами (в том числе расстройствами, обуславливающими необходимость стационарного лечения), а избытком психиатрических больниц , Сергей Миронов объяснил эти цифры сокращением количества психиатрических клиник из-за пожаров и недостаточного финансирования, призвав внести в законы «О психиатрической помощи и гарантиях прав граждан при её оказании» и «О соцзащите инвалидов в РФ» изменения, которые обязывали бы правительство финансировать психиатрию на постоянном, определённом экспертами уровне .
В 2012 году по-прежнему отмечалась излишняя централизация психиатрических служб в России, нехватка клинических психологов и социальных работников . Высказывавшиеся некоторыми психиатрами идеи деинституционализации не получили на практике впечатляющей реализации: несмотря на сокращение коечного фонда, психиатрические больницы по-прежнему расцениваются как центры организации помощи лицам с психическими расстройствами, а идеи гуманизации содержания больных в психиатрических стационарах, специализации отделений и поиск стационарзамещающих форм помощи осуществляются лишь некоторыми энтузиастами, работающими в этих учреждениях .
К 2014 году количество коек в психиатрических больницах сократилось на 50 тысяч. Однако не были приняты меры по созданию новых амбулаторных учреждений. В 2005 году перестало расти число амбулаторно-поликлинических учреждений, где предоставлялась первичная помощь людям с психическими расстройствами. В частности, к 2012 году насчитывалось 277 психоневрологических диспансеров вместо 318, имевшихся в 2005 году. Уменьшилось количество психиатрических кабинетов при центральных районных больницах в сельской местности и психотерапевтических кабинетов при районных поликлиниках . Сократилось количество психиатров, в том числе психотерапевтов, судебно-психиатрических экспертов , сексологов , а также количество психологов и социальных работников. Имеют место излишний государственный контроль служб психиатрической помощи и централизация, преимущества децентрализации игнорируются . Сэкономленные в результате сокращения стационарных служб средства не направляются, в отличие от других стран, на развитие различных форм внебольничной психиатрической помощи .
По данным на 2014 год показатель средней длительности пребывания пациента в стационаре составил 76,7 дней, что существенно выше, чем в странах, где функционирует модель работы службы, ориентированная на оказание помощи в сообществе .
Во второй половине 2010-х годов в Москве произошло значительное уменьшение количества койко-мест в психиатрических больницах, но вместо расширения сети учреждений, оказывающих амбулаторную психиатрическую помощь, и создания реабилитационных центров увеличили число психоневрологических интернатов в Москве (больница №15 с отделением реабилитации была превращена в психоневрологический интернат) и вместо тщательного подбора лечения для пациентов, страдающих хроническими с трудом поддающимися лечению психическими расстройствами, стали чаще, чем прежде, лишать их дееспособности и отправлять в психоневрологические интернаты .
Социолог Наталья Лебедева высказала мнение, что, несмотря на провозглашённые благие цели предоставления личной свободы пациентам, реформа по деинституционализации в Москве реализована неудачно и связана с формальным выполнением спущенной сверху бюрократической отчётности и попытками рядового персонала избежать выговоров руководства из-за нарушения установленных плановых показателей. К примеру, чтобы соответствовать новой норме о снижении уровня повторной госпитализации до одной в год, персонал психиатрических больниц пускается в различные манипуляции и записывает пациентов при повторной госпитализации под другой фамилией .
Нередко высказывалось мнение, что деинституционализация оказалась возможной только благодаря широкому применению нейролептиков . Данное предположение было неоднократно оспорено , в частности в книге «Модели безумия» , Л. Р. Мошера , Р. П. Бенталла , указывавших, что в ряде стран резкое сокращение количества койко-мест произошло ещё до введения в клиническую практику нейролептиков, а в ряде стран число койко-мест в первые годы после того, как получили широкое распространение нейролептики, резко возросло.
Одной из причин резкого сокращения койко-мест стали революционные новшества в области помощи пациентам: возникновение дневных стационаров, создание общежитий и «домов на полпути», развитие терапевтических сообществ, промышленных терапевтических организаций. Это было одним из факторов, позволивших заменить вторичные цели основной — обеспечением пациентов помощью .
Проведение деинституционализации может быть сопряжено с ошибками. Так, в США сокращение численности пациентов в больницах не сопровождалось созданием достаточного количества служб помощи по месту жительства. В связи с этим значительное количество лиц с психическими расстройствами оказались в интернатах , пополнили ряды бездомных или начали злоупотреблять алкоголем и наркотиками . При наличии современного психофармакологического лечения и доступности психосоциальной помощи подавляющее большинство людей с психическими расстройствами могут быть адаптированы в социум либо полностью, либо частично: жить в семьях, в собственной квартире или в пансионатах и в реабилитационных центрах . Однако часть людей, страдающих хроническими тяжёлыми расстройствами, нуждается в высокоструктурированном круглосуточном уходе: в стационарных условиях или в форме внебольничной помощи . Реформа в США и Канаде была признана неудачной, тогда как в Италии реформа системы психиатрической помощи, получив широкую общественную, профессиональную и политическую поддержку, увенчалась успехом .
В популярной прессе в западных странах, а также некоторыми политиками часто высказывается мнение, что процесс деинституционализации неизбежно приводит к росту преступности среди лиц с психическими расстройствами. В действительности же научной основы для такого утверждения не существует: исследования, подтверждающие повышенный риск совершения правонарушений в период деинституционализации, отсутствуют; лица же, склонные к антисоциальным и агрессивным действиям , как в период существования институциональной психиатрии, так и впоследствии оказывались чаще всего именно в тюрьмах .
В Великобритании освещение в СМИ сенсационных преступлений, совершение которых пресса приписывала лицам, страдающим психическими расстройствами, вызвало озабоченность в отношении безопасности населения. Возникло движение против продолжения деинституционализации и за усиление надзора за пациентами в психиатрии; предлагалось внести изменения в Закон Великобритании о психиатрической помощи .
В некоторых странах чиновники здравоохранения в качестве альтернативы деинституционализации нередко предлагали идею не закрывать психиатрические больницы и рассматривать это как большое достижение :121 :158 . В связи с тем, что закрытие больниц не должно быть самоцелью, в 1980-е годы старший чиновник здравоохранения Великобритании заявил: «Любой дурак может закрыть психиатрическую больницу» :121 :158 .
Для специалистов, работающих в системе психиатрической помощи (психиатров, клинических психологов и др.), часто характерно негативное отношение к процессу деинституционализации и к модели оказания медико-социальной помощи по месту жительства. Сопротивление, оказываемое профсоюзами медперсонала, в ряде стран препятствовало реформированию психиатрических служб. В материалах ВОЗ указываются причины данного негативного отношения :
Однако, как утверждается в материалах ВОЗ, эти причины преодолимы: в частности, следует создавать гарантии, что при реформировании никто из сотрудников стационара не лишится рабочего места или не потеряет в размере оплаты труда, материально стимулировать работу сотрудников медико-социальной помощи и др.