Interested Article - Стенокардия

- 2020-07-07
- 1

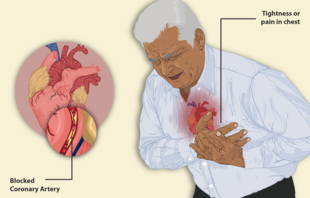
Стенокардия ( от др.-греч. στενός — « узкий, тесный; слабый » + др.-греч. καρδία — « сердце »), в старых российских источниках грудная жаба ( лат. angina pectoris ) — клинический синдром, характеризуемый ощущением дискомфорта за грудиной . Появляется внезапно при физической нагрузке или эмоциональном стрессе, после приёма пищи, обычно иррадиирует в область левого плеча , шеи , нижнюю челюсть , между лопаток , левую подлопаточную область и продолжается не более 10—15 мин. Боль исчезает при прекращении физической нагрузки или приёме нитрата короткого действия (например, нитроглицерина под язык). Клиническая картина стенокардии была впервые описана Уильямом Геберденом .
Эпидемиология
Распространённость стенокардии увеличивается с возрастом среди обоих полов: в возрасте 45—54 лет частота встречаемости стенокардии составляет около 2—5 %, тогда как в возрасте 65—74 лет — 10—20 %.
Классификации ишемической болезни сердца
Широко применяемой в кардиологической практике на протяжении последних двух десятилетий является классификация ИБС (ВОЗ, 1979), адаптированная ВКНЦ АМН (1983). Данная классификация предполагает выделение трёх форм нестабильной стенокардии (см. пункты 2.1.1., 2.1.3., 2.2.).
Классификация группы экспертов ВОЗ (1979)
Группа экспертов ВОЗ в 1979 году предложила следующую классификацию:
-
Стенокардия напряжения
- Впервые возникшая
- Стабильная (с указанием функционального класса)
- Прогрессирующая
- Стенокардия покоя (вариантная, спонтанная), с выделением в ней особой формы стенокардии Принцметала .
Классификация ишемической болезни сердца ВКНЦ АМН СССР (1984)
Данная клиническая классификация ишемической болезни сердца ВКНЦ АМН СССР (1984) была разработана на основе приведённых выше рекомендаций экспертов ВОЗ (1979)
1. Внезапная сердечная смерть (первичная остановка сердца).
2. Стенокардия.
-
- 2.1.1. Нестабильная стенокардия (впервые возникшая, прогрессирующая, Принцметала, прединфарктное состояние — длительный ангиозный приступ).
- 2.1.2. Стабильная стенокардия (с указанием функционального класса от I до IV).
3. Инфаркт миокарда.
- 3.1. Крупноочаговый (трансмуральный).
- 3.2. Мелкоочаговый.
4. Постинфарктный кардиосклероз.
5. Сердечная недостаточность (с указанием формы и стадии).
6. Нарушения сердечного ритма (с указанием формы).
7. Безболевая ишемия миокарда .
Классификации стенокардии
- 1. Стабильная стенокардия напряжения (I—IV ФК)
- 2. Нестабильная стенокардия:
- 2.1. ВВС (впервые возникшая стенокардия — в предыдущие 28-30 дней)
- 2.2. ПС (прогрессирующая стенокардия)
- 2.3. Ранняя постинфарктная, послеоперационная
- 2.4. Спонтанная (вазоспастическая, вариантная, Принцметала)
Классификации нестабильной стенокардии
- Классификация нестабильной стенокардии в зависимости от остроты её возникновения
Класс I. Недавнее начало тяжелой или прогрессирующей стенокардии напряжения. Анамнез обострения ИБС менее 2 месяцев.
Класс II. Стенокардия покоя и напряжения подострая. Больные с ангинозными приступами в течение предшествующего месяца, но не в течение последних 48 ч.
Класс III. Стенокардия покоя острая. Больные с одним или несколькими ангинозными приступами в покое на протяжении последних 48 ч.
- Классификация нестабильной стенокардии в зависимости от условий возникновения
Класс А. Вторичная нестабильная стенокардия. Больные, у которых НС развивается при наличии факторов, усугубляющих ишемию (анемия, лихорадка, инфекция, гипотензия, неконтролируемая гипертензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность).
Класс В. Первичная нестабильная стенокардия. Больные, у которых НС развивается при отсутствии факторов, усугубляющих ишемию.
Класс С. Ранняя постинфарктная нестабильная стенокардия. Больные, у которых НС развилась в течение первых 2 недель после ОИМ.
- Классификация нестабильной стенокардии в зависимости от наличия лечебных мероприятий в период её возникновения
- — при отсутствии или минимальном лечении.
- — на фоне адекватной терапии.
- — на фоне терапии всеми тремя группами антиангинальных препаратов, включая внутривенное введение нитроглицерина.
Этиология и патогенез
В настоящее время можно считать установленным, что стенокардия обусловлена острой недостаточностью коронарного кровоснабжения , возникающей при несоответствии между притоком крови к сердцу и потребностью его в крови. Результатом острой коронарной недостаточности является ишемия миокарда, вызывающая нарушение окислительных процессов в миокарде и избыточного накопления в нём недоокисленных продуктов обмена (молочной, пировиноградной, угольной и фосфорной кислот) и других метаболитов.
Наиболее частая причина развития стенокардии — атеросклероз коронарных артерий . Значительно реже стенокардия возникает при инфекционных и инфекционно-аллергических поражениях.
Провоцируют приступы стенокардии эмоциональное и физическое напряжение.
Патологическая анатомия
При внезапном прекращении притока крови к участку сердечной мышцы наступает его ишемия , а затем некроз . Позже вокруг очага некроза образуются воспалительные изменения с развитием грануляционной ткани.
Клиническая картина
Большинство пациентов со стенокардией ощущает дискомфорт или боль в области груди. Дискомфорт обычно давящего, сжимающего, жгучего характера. Нередко такие пациенты, пытаясь описать область дискомфорта, прикладывают сжатый кулак или открытую ладонь к грудной клетке. Часто боль иррадиирует («отдаёт») в левое плечо и внутреннюю поверхность левой руки, шею; реже — в челюсть, зубы с левой стороны, правое плечо или руку, межлопаточную область спины, а также в эпигастральную область, что может сопровождаться диспептическими расстройствами ( изжога , тошнота , колики ). Исключительно редко боль может быть локализована только в эпигастральной области или даже в области головы, что очень затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном возбуждении, после приёма избыточного количества пищи, пребывания в условиях низких температур или при повышении артериального давления . В таких ситуациях сердечной мышце требуется больше кислорода, чем она может получить через суженные коронарные артерии . В отсутствие стеноза коронарных артерий, их спазма или тромбоза, боли в грудной клетке, имеющие отношение к физической нагрузке или иным обстоятельствам, приводящим к повышению потребности сердечной мышцы в кислороде, могут возникать у пациентов с выраженной гипертрофией левого желудочка, вызванной стенозом аортального клапана , гипертрофической кардиомиопатией , а также или дилатационной кардиомиопатией.
Приступ стенокардии обычно продолжается от 1 до 15 минут. Он исчезает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина под язык).
Диагностика
Лабораторное обследование
Лабораторное обследование помогает установить возможную причину ишемии миокарда.
- Клинический анализ крови . Изменения результатов клинического анализа крови (снижения уровня гемоглобина , сдвиги лейкоцитарной формулы и др.) позволяют выявить сопутствующие заболевания ( анемию , эритремию , лейкоз и др.), провоцирующие ишемию миокарда.
- Определение биохимических маркеров повреждения миокарда . При наличии клинических проявлений нестабильности, необходимо определить уровень тропонина или МВ-фракции креатинфосфокиназы в крови. Повышении уровня этих показателей указывает на наличие острого коронарного синдрома , а не стабильной стенокардии.
- Биохимический анализ крови . Всем больным стенокардией необходимо исследовать липидный профиль (показатели общего холестерина , ЛПВП , ЛПНП и уровень триглицеридов ) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
- Оценка гликемии . Для выявления сахарного диабета как сопутствующей патологии при стенокардии оценивают уровень глюкозы натощак, проводят тест на гликированный гемоглобин. Принятый повсеместно тест толерантности к глюкозе является устаревшим.
- При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.
Инструментальные методы
- ЭКГ в покое . Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
- ЭКГ с физической нагрузкой . Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0,1 мВ, сохраняющиеся по меньшей мере 0,06-0,08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме ), так как сложно правильно толковать изменения сегмента ST.
- Суточное наблюдение ЭКГ (по Холтеру) . Данный метод уступает в информативности стресс-тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности у 10-15 % больных стабильной стенокардией, у которых не возникает депрессия сегмента ST во время стресс-тестов. Особенно ценен этот метод для диагностики вазоспастической стенокардии.
- Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия ) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
- Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами , технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию в сочетании с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
- Стресс-эхокардиография . Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
Коронарография
С учётом возможных осложнений данной инвазивной процедуры, коронарография показана в следующих случаях:
- у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
- у пациентов, перенёсших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
- если диагноз не подтверждён с помощью неинвазивных методов.
Лечение
Цели лечения стенокардии:
- улучшение прогноза заболевания путём предотвращения развития инфаркта миокарда и смерти;
- уменьшение или устранение симптомов.
Изменение образа жизни
Важнейшую роль в достижении первой цели играет изменение образа жизни пациента. Улучшения прогноза заболевания может быть достигнуто следующими мероприятиями.
- Отказ от курения.
- Умеренная физическая активность.
- Диета и снижение веса тела: ограничение потребления соли и насыщенных жиров, регулярное употребление фруктов, овощей и рыбы.
Лечение дислипидемии
Соблюдение диеты важно в качестве начальной терапии у пациентов с повышенным уровнем липидов, но, по данным различных исследований, этого недостаточно для снижения риска сердечно-сосудистых осложнений. Поэтому назначаются гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). При этом цель лечения: снижение уровня общего холестерина до 4,5 ммоль/л (175 мг/дл) или ниже и снижение уровня холестерина ЛПНП до 2,5 ммоль/л (100 мг/дл) или ниже.
Антиагреганты
Всем больным стенокардией пожизненно назначают ацетилсалициловую кислоту в дозе 75—150 мг/сут при отсутствии противопоказаний. Доза должна быть минимально эффективной, так как с увеличением дозы повышается риск развития желудочно-кишечных побочных эффектов (кровотечения, ульцерогенность).
При наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела , который в исследованиях показал бо́льшую эффективность и реже вызывал развитие желудочно-кишечных кровотечений . Однако высокая стоимость клопидогрела создаёт определённые трудности. Также было показано, что добавление к ацетилсалициловой кислоте эзомепразола (80 мг/день) лучше, чем переход к клопидогрелу для профилактики рецидивирующих язвенных кровотечений у больных с язвенной болезнью и сосудистыми заболеваниями.
Симптоматическая терапия
- β-адреноблокаторы
β-адреноблокаторы эффективны для купирования приступов стенокардии, и их рекомендовано использовать в качестве препаратов первой линии для облегчения ангинозных эпизодов. Их антиангинальный эффект обусловлен снижением потребности миокарда в кислороде за счёт снижения частоты сердечных сокращений (ЧСС) и артериального давления. Также удлиняется диастола и тем самым увеличивается время кровоснабжения ишемизированных зон миокарда. Наиболее предпочтительны кардиоселективные β-адреноблокаторы (они реже вызывают побочные эффекты, чем неселективные), среди которых наиболее широко используемые — метопролол , бисопролол и атенолол . Об эффективности приёма β-адреноблокатора судят по следующим клиническим параметрам: ЧСС в покое <60/мин, а при максимуме физической активности <110/мин. β-адреноблокаторы при ишемической болезни сердца кроме симптоматического воздействия оказывают значительное влияние на дальнейший прогноз пациента: их применение снижает риск развития фибрилляции желудочков (основная причина внезапной коронарной смерти) и инфаркта миокарда (в том числе повторного).
Побочные эффекты :
- похолодание конечностей;
- симптомная брадикардия ;
- обострение симптомов бронхиальной астмы и ХОБЛ ;
- нарушение половой функции;
- кошмарные сновидения;
- общая слабость.
Различают 2 подгруппы блокаторов кальциевых каналов: производные недигидропиридинового ряда (например, верапамил и дилтиазем ) и производные (например, нифедипин , амлодипин и левамлодипин ). Механизм действия этих подгрупп различается, но все они обладают антиангинальным действием и эффективны при лечении стенокардии. Все блокаторы кальциевых каналов назначаются в виде пролонгированных форм, которые принимают 1 раз в сутки. Производные дигидропиридина можно добавлять к β-адреноблокаторам у больных, у которых не получается достичь необходимого эффекта. Комбинация недигидропиридиновых блокаторов кальциевых каналов и β-адреноблокаторов не рекомендуется, так как при этом может возникнуть чрезмерная брадикардия . Недигидропиридиновыми блокаторами кальциевых каналов можно заменить β-адреноблокаторы при наличии противопоказаний назначения последних (например, бронхиальная астма, ХОБЛ , выраженный атеросклероз нижних конечностей).
Среди побочных эффектов наиболее часто возникают периферические отёки голеней (особенно при приёме производных дигидропиридина). Дилтиазем может привести к симптомной брадикардии, верапамил — к запору и гиперемии , что в свою очередь может привести к ухудшению сократительной способности миокарда, что следует учитывать при комбинации с β-адреноблокаторами.
- Нитраты
В настоящее время применяют 3 препарата этой группы: нитроглицерин , изосорбида динитрат и изосорбида мононитрат . При назначении данных препаратов необходимо знать, что нитраты классифицируются на лекарственные формы короткого действия (<1 ч), умеренного продлённого действия (<6 ч) и значительного продлённого действия (6-24 ч).
При стенокардии напряжения I функционального класса назначают нитраты короткого действия (таблетки, капсулы, аэрозоли нитроглицерина или изосорбида динитрата), которые принимают за 5-10 мин до предполагаемой физической нагрузки, чтобы предупредить развитие приступа стенокардии. Если приступ стенокардии не купируется приёмом нитратов короткого действия, необходимо заподозрить инфаркт миокарда или боли несердечного характера.
При стенокардии напряжения II функционального класса помимо нитратов короткого действия можно применять формы умеренного продлённого действия.
При стенокардии напряжения III функционального класса назначают изосорбида мононитрат (значительно продлённого действия). Его принимают постоянно в течение дня с безнитратным периодом в 5-6 ч (обычно ночью), чтобы избежать толерантности к нитратам.
При стенокардии напряжения IV функционального класса приступы стенокардии могут возникать и в ночное время. При этом продлённые формы нитратов назначают так, чтобы обеспечить их круглосуточный эффект и, чаще, в комбинации с другими антиангинальными препаратами (например, β-адреноблокаторами).
Побочные эффекты (за счёт расширения сосудов):
- головная боль;
- .
Передозировка препаратов может привести к ортостатической гипотензии и рефлекторной активации симпатической нервной системы, которая приводит к возникновению тахикардии , ведущей к приступу стенокардии.
Толерантность к нитратам развивается при приёме продлённых форм. Существует препарат , механизм действия которого похож на органические нитраты, но толерантность к нему не развивается.
Другие антиангинальные препараты
Их дополнительно применяют при толерантности к другим традиционно назначаемым препаратам (блокаторам медленных кальциевых каналов, β-адреноблокаторам, нитратам длительного действия).
- Никорандил
Никорандил — гибридное соединение, содержащее активатор АТФ -зависимых калиевых каналов и фрагменты нитрата. Препарат расширяет и стенозированные, и нестенозированные коронарные сосуды. Была доказана его эффективность в качестве дополнительного препарата. Назначают в дозе 20 мг дважды в день. Побочный эффект: головная боль.
- Ивабрадин
Ивабрадин — первый ингибитор If-каналов избирательного и специфического действия, пульсурежающий препарат. В отличие от других средств, которые уменьшают ЧСС, ивабрадин сохраняет сократимость миокарда и диастолическую функцию, не оказывая при этом влияния на электрофизиологические параметры сердца, периферическое сопротивление сосудов, метаболизм углеводов и жиров и не снижая АД Результаты исследований показали достоверное снижение сердечно-сосудистой смертности и частоты госпитализаций в связи с ухудшением ХСН, дополнительное к тому, что уже было достигнуто с помощью иАПФ, β-адреноблокаторов и АМКР.
Также доказано, что ивабрадин, независимо от назначения в виде монотерапии или комбинированной терапии, эффективен в отношении как симптомов стенокардии, так и показателей проб с физической нагрузкой. Добавление ивабрадина к оптимальной терапии ассоциировалось с достоверным снижением риска госпитализации в связи с инфарктом миокарда. Побочный эффект: незначительное изменение светового восприятия при приёме высоких доз. Стартовая дозировка — 5 мг 2 раза в день на 2 недели, затем 7,5 мг 2 раза в день.
- Триметазидин
Триметазидин — метаболический препарат, который поддерживает энергетический баланс и предупреждает развитие ионных нарушений при ишемии. Триметазидин также стимулирует окисление глюкозы и выступает в качестве ингибитора окисления жирных кислот. Эффективность крайне низкая. Механизм его действия до конца не изучен. Побочные эффекты: слабость и сонливость.
- Ранолазин
— селективный ингибитор позднего тока ионов натрия, замедляет потенциал зависимый выход кальция из клетки и уменьшает отрицательное воздействие на кардиомиоциты. Ранолазин при дозировке 500—1500 мг дважды в день или ранолазин длительного высвобождения в дозировке 750—1000 мг дважды в день, повышая толерантность к физическим нагрузкам и уменьшая приступы стенокардии и ишемии миокарда, дополняет симптоматическое лечение. Побочные эффекты: запоры, головокружение, тошнота и переутомление.
Хирургическое лечение
Хирургическое лечение предполагает выполнение аортокоронарного шунтирования (АКШ) или ( ) и стентирования коронарных артерий .
При выполнении АКШ накладывается обходной шунт между аортой и коронарной артерией. В качестве шунта используются аутотрансплантаты (собственные вены и артерии пациента). Наиболее «надежным» шунтом считается шунт из внутренней грудной артерии (маммаро-коронарное шунтирование).
Менее травматичным способом хирургического лечения является баллонная ангиопластика и стентирование, смысл которого заключается в дилатации пораженного участка коронарной артерии специальным баллоном и имплантации особой металлической конструкции — стента. Ввиду низкой эффективности баллонная вазодилатация в чистом виде (без последующей имплантации стента) на сегодняшний день практически не применяется. Имплантируемый стент может быть «голым» (bare metal stent), либо нести на своей поверхности специальное лекарственное вещество — цитостатик (drug eluting stent). Показания к тому или иному методу хирургического лечения определяются индивидуально в каждом конкретном случае после обязательного выполнения коронарографии.
Лечение стволовыми клетками
Терапия стволовыми полипотентными клетками является перспективным методом лечения многих заболеваний, однако в настоящее время она находится в стадии клинических и до-клинических испытаний. Основной идеей данной терапии является то, что при введении в организм больного стволовых клеток, они сами поступят к месту травмы и превратятся в клетки, нуждающиеся в замене. Однако подобный результат вовсе не гарантирован, и клетка может пойти по любому из путей дифференцировки. Специфические маркеры, управляющие направлением дифференцировки клетки, изучены достаточно слабо. Все существующие в настоящее время методы клеточной терапии стволовыми клетками не имеют доказательств эффективности, выполненных в соответствии стандартам доказательной медицины .
Примечания
- . Дата обращения: 22 января 2011. 27 января 2012 года.
Ссылки
Литература
- Шимкевич В. М. , Догель А. С. , Тарханов , ,. // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб. , 1890—1907.
- П. А. Фадеев Стенокардия. — М.: Мир и Образование, Оникс, 2012. — с. 192.
- 2020-07-07
- 1