Interested Article - Адреналин

- 2020-06-28
- 1
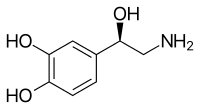
Адренали́н (эпинефри́н) ((-)-(1R)-(3,4-Дигидроксифенил)-2-метиламиноэтанол) — гормон , который синтезируется мозговым веществом надпочечников . Вырабатывается организмом из тирозина — аминокислоты, поступающей с пищей . Адреналин также образуется при возбуждении вегетативной нервной системы (в синапсах нервных волокон) .
Гормон сужает сосуды, особенно брюшной полости. Объём крови в организме перераспределяется, из печени и селезёнки она оттекает в сосуды тела, пополняя объём циркулирующей в них крови, вследствие чего сосуды, ведущие к сердцу и мозгу, расширяются, кровоснабжение органов улучшается .
По химическому строению является катехоламином . Адреналин содержится в разных органах и тканях , в значительных количествах он образуется в хромаффинной ткани . Играет важную роль в физиологической реакции « бей или беги ». Последние исследования учёных показали, что не менее важную роль в запуске этой реакции играет остеокальцин .
Синтетический адреналин используется в качестве лекарственного средства под наименованием «Эпинефрин» ( МНН ).
История
Физиологическое действие экстрактов надпочечников на сердечно-сосудистую систему было впервые описано в статьях англичан Оливера и Шэфера и поляка Наполеона Цыбульского , вышедших почти одновременно. Англичане опубликовали свою статью на английском языке в журнале J Physiol , а Наполеон Цыбульский описал свои исследования на польском языке в препринте Ягеллонского университета, поэтому его работа мало кому известна. В обоих исследованиях речь шла о «физиологически активных экстрактах надпочечников», активное вещество идентифицировано не было.
Через пару лет Джон Джейкоб Абель , которого к концу жизни станут называть отцом американской фармакологии, получил из этих экстрактов кристаллическое вещество, обладавшее свойством повышать кровяное давление . Абель дал ему имя эпинефрин, что в переводе с греческого означает «сверху почки». Одновременно немец фон Фрют тоже выделил из надпочечников соединение, которое он назвал супраренином . Однако оба эти вещества немного отличались по физиологическому воздействию от самого экстракта.
Спустя пару лет японец после посещения лаборатории Абеля в Университете Джона Хопкинса догадался использовать дополнительную стадию очистки и запатентовал выделенное им вещество, а фармацевтическая компания Parke-Davis выпустила его в продажу под торговым наименованием «Адреналин».
Будущий Нобелевский лауреат Генри Дэйл много лет работал с адреналином, пытаясь понять механизм его действия на разные клетки. Дэйл настаивал, что соединение, полученное Такамине, нельзя называть эпинефрином, поскольку по ряду свойств оно отличается от эпинефрина Абеля . Дэйл считал, что следует использовать имя адреналин.
В настоящее время большинство исследователей США, Канады и Японии использует название «эпинефрин», во всех остальных странах чаще встречается наименование «адреналин» . Оба названия означают примерно одно и то же («над почкой» или «вблизи почки»), но в первом случае использован греческий, а во втором — латынь, что одновременно указывает на эндокринный орган надпочечник, в котором данный гормон вырабатывается. Два названия существуют параллельно до сих пор и отражают более чем вековой спор между американскими и английскими университетами, что представляло собой соединение, которое более 120 лет назад в Америке назвали эпинефрином .
Несмотря на то, что сам гормон в США называют эпинефрином, его рецепторы называются адренорецепторами (adrenoreceptor), и подобные эпинефрину соединения называют адреноподобными (adrenergic agonist/antagonist).
Физиологическая роль
Адреналин вырабатывается нейроэндокринными клетками мозгового вещества надпочечников и участвует в реализации состояния, при котором организм мобилизуется для устранения угрозы (« бей или беги »).
Условия повышения секреции
Его секреция резко повышается при стрессовых состояниях, пограничных ситуациях , ощущении опасности, при тревоге, страхе , при травмах, ожогах и шоковых состояниях. Содержание адреналина в крови повышается, в том числе, и при усиленной мышечной работе.
Действие
Действие адреналина связано с влиянием на α- и β- адренорецепторы и во многом совпадает с эффектами возбуждения симпатических нервных волокон.
Он вызывает сужение сосудов органов брюшной полости, кожи и слизистых оболочек; в меньшей степени сужает сосуды скелетной мускулатуры, но расширяет сосуды головного мозга. Артериальное давление под действием адреналина повышается.
Однако прессорный эффект адреналина выражен менее, чем у норадреналина в связи с возбуждением не только α 1 и α 2 -адренорецепторов, но и β 2 -адренорецепторов сосудов (см. ниже).
Влияние на сердце
Изменения сердечной деятельности носят сложный характер: стимулируя β 1 -адренорецепторы сердца, адреналин способствует значительному усилению и учащению сердечных сокращений, облегчению атриовентрикулярной проводимости , повышению автоматизма сердечной мышцы, что может привести к возникновению аритмий . Однако из-за повышения артериального давления происходит возбуждение центра блуждающих нервов , оказывающих на сердце тормозящее влияние, может возникнуть преходящая рефлекторная брадикардия . На артериальное давление адреналин оказывает сложное влияние. В его действии выделяют 4 фазы (см схему):
- Сердечная, связанная с возбуждением β 1 - адренорецепторов и проявляющаяся повышением систолического артериального давления из-за увеличения сердечного выброса;
- Вагусная, связанная со стимуляцией барорецепторов дуги аорты и сонного клубочка повышенным систолическим выбросом. Это приводит к активации дорсального ядра блуждающего нерва и включает барорецепторный депрессорный рефлекс. Фаза характеризуется замедлением частоты сердечных сокращений (рефлекторная брадикардия) и временным прекращением подъёма артериального давления;
- Сосудистая прессорная, при которой периферические вазопрессорные эффекты адреналина «побеждают» вагусную фазу. Фаза связана со стимуляцией α 1 - и α 2 -адренорецепторов и проявляется дальнейшим повышением артериального давления. Адреналин, возбуждая β 1 -адренорецепторы юкстагломерулярного аппарата нефронов почек, способствует повышению секреции ренина , активируя ренин-ангиотензин-альдостероновую систему , также ответственную за повышение артериального давления.
- Сосудистая депрессорная, зависящая от возбуждения β 2 -адренорецепторов сосудов и сопровождающаяся снижением артериального давления. Эти рецепторы дольше всех держат ответ на адреналин.

Влияние на гладкие мышцы
На гладкие мышцы адреналин оказывает разнонаправленное действие, зависящее от представленности в них разных типов адренорецепторов. За счёт стимуляции β 2 -адренорецепторов адреналин вызывает расслабление гладкой мускулатуры бронхов и кишечника , а, возбуждая α 1 -адренорецепторы радиальной мышцы радужной оболочки, адреналин расширяет зрачок .
Длительная стимуляция β 2 -адренорецепторов сопровождается усилением выведения K + из клетки и может привести к гипокалиемии .
Влияние на метаболизм
Адреналин — катаболический гормон и влияет практически на все виды обмена веществ. Под его влиянием происходит повышение содержания глюкозы в крови и усиление тканевого обмена. Будучи контринсулярным(блокирует секрецию инсулина) гормоном и воздействуя на β 2 -адренорецепторы тканей и печени, адреналин усиливает глюконеогенез и гликогенолиз , тормозит синтез гликогена в печени и скелетных мышцах, усиливает захват и утилизацию глюкозы тканями, повышая активность гликолитических ферментов. Также адреналин усиливает липолиз (распад жиров) и тормозит синтез жиров. Это обеспечивается его воздействием на β 3 -адренорецепторы жировой ткани. В высоких концентрациях адреналин усиливает катаболизм белков .
Влияние на скелетные мышцы и миокард
Имитируя эффекты стимуляции «трофических» симпатических нервных волокон, адреналин в умеренных концентрациях, не оказывающих чрезмерного катаболического воздействия, оказывает трофическое действие на миокард и скелетные мышцы. Адреналин улучшает функциональную способность скелетных мышц (особенно при утомлении).
При продолжительном воздействии умеренных концентраций адреналина отмечается увеличение размеров (функциональная гипертрофия) миокарда и скелетных мышц. Предположительно этот эффект является одним из механизмов адаптации организма к длительному хроническому стрессу и повышенным физическим нагрузкам.
Вместе с тем длительное воздействие высоких концентраций адреналина приводит к усиленному белковому катаболизму, уменьшению мышечной массы и силы, похудению и истощению. Это объясняет исхудание и истощение при дистрессе (стрессе, превышающем адаптационные возможности организма).
Влияние на нервную систему
Адреналин оказывает стимулирующее воздействие на ЦНС , хотя и слабо проникает через гематоэнцефалический барьер . Он повышает уровень бодрствования, психическую энергию и активность, вызывает психическую мобилизацию, реакцию ориентировки и ощущение тревоги, беспокойства или напряжения.
Адреналин возбуждает область гипоталамуса , ответственную за синтез кортикотропин рилизинг гормона , активируя гипоталамо-гипофизарно-надпочечниковую систему и синтез адренокортикотропного гормона . Возникающее при этом повышение концентрации кортизола в крови усиливает действие адреналина на ткани и повышает устойчивость организма к стрессу и шоку.
Противоаллергическое и противовоспалительное действие
Адреналин оказывает выраженное противоаллергическое и противовоспалительное действие, тормозит высвобождение гистамина , серотонина , кининов , простагландинов , лейкотриенов и других медиаторов аллергии и воспаления из тучных клеток (мембраностабилизирующее действие), возбуждая находящиеся на них β 2 -адренорецепторы, понижает чувствительность тканей к этим веществам. Это, а также стимуляция β 2 -адренорецепторов бронхиол, устраняет их спазм и предотвращает развитие отёка слизистой оболочки.
Адреналин вызывает повышение числа лейкоцитов в крови, частично за счёт выхода лейкоцитов из депо в селезёнке , частично за счёт перераспределения форменных элементов крови при спазме сосудов, частично за счёт выхода не полностью зрелых лейкоцитов из костномозгового депо. Одним из физиологических механизмов ограничения воспалительных и аллергических реакций является повышение секреции адреналина мозговым слоем надпочечников, происходящее при многих острых инфекциях, воспалительных процессах, аллергических реакциях. Противоаллергическое действие адреналина связано в том числе с его влиянием на синтез кортизола.
Влияние на эрекцию
Половое возбуждение пропадает.
При интракавернозном введении уменьшает кровенаполнение пещеристых тел, действуя через α-адренорецепторы.
Кровоостанавливающее действие
На свёртывающую систему крови адреналин оказывает стимулирующее действие. Он повышает число и функциональную активность тромбоцитов , что, наряду со спазмом мелких капилляров, обуславливает гемостатическое (кровоостанавливающее) действие адреналина. Одним из физиологических механизмов, способствующих гемостазу , является повышение концентрации адреналина в крови при кровопотере.
Фармакологическое действие

Фармакологические действия адреналина основывается на его физиологических свойствах (α,β-адреномиметик). В медицинской практике используются две соли адреналина: гидрохлорид и гидротартрат. Адреналин применяется в основном как сосудосуживающее, гипертензивное , бронхолитическое, гипергликемическое и противоаллергическое средство. Также назначается для улучшения сердечной проводимости при острых состояниях ( инфаркт миокарда , миокардит и др.)
При скорости введения 0,04—0,1 мкг/кг/мин адреналин вызывает усиление и учащение сердечных сокращений, повышает ударный объём кровотока и минутный объём кровотока, уменьшает общее периферическое сосудистое сопротивление (ОПСС). В дозе выше 0,2 мкг/кг/мин адреналин суживает сосуды, повышает артериальное давление (преимущественно систолическое) и ОПСС. Прессорный эффект может вызвать кратковременную рефлекторную брадикардию . Расслабляет гладкие мышцы бронхов. Дозы выше 0,3 мкг/кг/мин уменьшают почечный кровоток, кровоснабжение внутренних органов, тонус и моторику желудочно-кишечного тракта.
Терапевтический эффект развивается практически мгновенно при внутривенном введении (продолжительность действия — 1—2 мин), через 5—10 минут после подкожного введения (максимальный эффект — через 20 минут), при внутримышечном введении — время начала эффекта вариабельное .
Способность суживать сосуды слизистых оболочек и кожи, замедлять кровоток используется в местной анестезии для снижения скорости всасывания анестетиков, что увеличивает продолжительность их действия и снижает системные токсические эффекты.
Фармакокинетика
При внутримышечном или подкожном введении всасывается непредсказуемо, так как оказывает непосредственное прессорное действие на капилляры в месте введения, существенно замедляющее поступление в системный кровоток и поэтому в экстренных случаях при невозможности внутривенного введения вводится интратрахеально или интракорпорально. Введение в мягкие ткани используется в виде обкалывания только с целью блокирования всасывания аллергизирующего вещества, введённого ранее и вызвавшего патологическую реакцию, при оказании помощи при анафилактическом шоке , иногда — для купирования капиллярных или паренхиматозных кровотечений . При внутривенном введении начинает действовать практически мгновенно. Также абсорбируется при эндотрахеальном и конъюнктивальном введении. Введённый парентерально , быстро разрушается . Проникает через плаценту , в грудное молоко, не проникает через гемато-энцефалический барьер .
Метаболизируется в основном МАО и КОМТ в окончаниях симпатических нервов и других тканей, а также в печени с образованием неактивных метаболитов. Период полувыведения при внутривенном введении — 1—2 мин.
Выводится почками в основном в виде метаболитов: ванилилминдальной кислоты , метанефрина , сульфатов, глюкуронидов; а также в очень незначительном количестве — в неизменённом виде .
Применение
Показания
- Аллергические реакции немедленного типа (в том числе крапивница , ангионевротический отёк , анафилактический шок ), развивающиеся при применении лекарственных средств, сывороток , переливании крови, употреблении пищевых продуктов, укусах насекомых или введении др. аллергенов;
- бронхиальная астма (купирование приступа), бронхоспазм во время наркоза ;
- асистолия (в том числе на фоне остро развившейся атриовентрикулярной блокады III ст .);
- кровотечение из поверхностных сосудов кожи и слизистых оболочек (в том числе из дёсен), артериальная гипотензия, не поддающаяся воздействию адекватных объёмов замещающих жидкостей (в том числе шок, травма, бактериемия, операции на открытом сердце, почечная недостаточность , хроническая сердечная недостаточность , передозировка лекарственных средств), необходимость удлинения действия местных анестетиков ;
- гипогликемия (вследствие передозировки инсулина );
- открытоугольная глаукома , при хирургических операциях на глазах — отёчность конъюнктивы (лечение), для расширения зрачка, внутриглазная гипертензия, остановка кровотечения; приапизм (лечение).
Противопоказания
- гиперчувствительность
- гипертрофическая кардиомиопатия
- феохромоцитома
- артериальная гипертензия
- тахиаритмия
- ишемическая болезнь сердца
- фибрилляция желудочков
- беременность
- период лактации .
С осторожностью
- метаболический ацидоз
- гиперкапния
- гипоксия
- фибрилляция предсердий
- желудочковая аритмия, лёгочная гипертензия
- гиповолемия
- инфаркт миокарда
- шок неаллергического генеза (в том числе кардиогенный, травматический, геморрагический)
- тиреотоксикоз
- окклюзионные заболевания сосудов (в том числе в анамнезе)
- артериальная эмболия
- атеросклероз
- болезнь Бюргера
- холодовая травма
- диабетический эндартериит
- болезнь Рейно
- церебральный атеросклероз
- закрытоугольная глаукома
- сахарный диабет
- болезнь Паркинсона
- судорожный синдром
- гипертрофия предстательной железы
- одновременное применение ингаляционных средств для общей анестезии (фторотана, циклопропана , хлороформа )
- пожилой возраст
- детский возраст .
Режим дозирования
Подкожно, внутримышечно, иногда внутривенно капельно.
- Анафилактический шок : в/в медленно 0,1—0,25 мг, разведённых в 10 мл 0,9%-го раствора NaCl, при необходимости продолжают в/в капельное введение в концентрации 0,1 мг/мл. Когда состояние пациента допускает медленное действие (3—5 мин), предпочтительнее введение в/м (или п/к) 0,3—0,5 мг в разбавленном или неразбавленном виде, при необходимости повторное введение — через 10—20 мин (до 3 раз).
- Бронхиальная астма: п/к 0,3—0,5 мг в разбавленном или неразбавленном виде, при необходимости повторные дозы можно вводить через каждые 20 мин (до 3 раз), или в/в по 0,1—0,25 мг в разбавленном в концентрации 0,1 мг/мл.
- В качестве сосудосуживающего средства вводят в/в капельно со скоростью 1 мкг/мин (с возможным увеличением до 2—10 мкг/мин).
- Для удлинения действия местных анестетиков: в концентрации 5 мкг/мл (доза зависит от вида используемого анестетика ), для спинномозговой анестезии — 0,2—04 мг.
- При асистолии: внутрисердечно 0,5 мг (разбавляют 10 мл 0,9%-го раствора NaCl или др. раствором), но внутрисердечный способ введения препаратов не используют по причинам часто возникающих осложнений; во время реанимационных мероприятий — по 1 мг (в разбавленном виде) в/в каждые 3—5 мин. Если пациент интубирован, возможна эндотрахеальная инстилляция — оптимальные дозы не установлены, должны в 2—2,5 раза превышать дозы для в/в введения. Также при проведении реанимационных мероприятий используют внутрикостный метод введения адреналина;
- Новорождённые (асистолия): в/в, 10—30 мкг/кг каждые 3—5 мин, медленно. Детям, старше 1 мес.: в/в, 10 мкг/кг (в последующем при необходимости каждые 3—5 мин вводят по 100 мкг/кг (после введения, по крайней мере, 2 стандартных доз можно каждые 5 мин использовать более высокие дозы — 200 мкг/кг). Возможно использование эндотрахеального введения.
- Детям при анафилактическом шоке: п/к или в/м — по 10 мкг/кг (максимально — до 0,3 мг), при необходимости введение этих доз повторяют через каждые 15 мин (до 3 раз).
- Детям при бронхоспазме: п/к 10 мкг/кг (максимально — до 0,3 мг), дозы при необходимости повторяют каждые 15 мин (до 3—4 раз) или каждые 4 ч.
- Местно: для остановки кровотечений в виде тампонов, смоченных раствором препарата.
- При открытоугольной глаукоме — по 1 кап 1—2%-го раствора 2 раза в день.
Передозировка
Симптомы:
- чрезмерное повышение АД
- тахикардия, сменяющаяся брадикардией
- нарушения ритма (в том числе фибрилляция предсердий и желудочков)
- похолодание и бледность кожных покровов
- рвота
- головная боль
- метаболический ацидоз
- инфаркт миокарда
- черепно-мозговое кровоизлияние (особенно у пожилых пациентов)
- отёк лёгких
- смерть
Лечение:
- прекратить введение
- симптоматическая терапия — для снижения АД — альфа- адреноблокаторы (фентоламин)
- при аритмии — бета-адреноблокаторы (пропранолол)
Побочное действие
Сердечно-сосудистая система : менее часто — стенокардия , брадикардия или тахикардия , сердцебиение, повышение или снижение АД, при высоких дозах — желудочковые аритмии; редко — аритмия, боль в грудной клетке.
-
Нервная система
:
-
более часто:
- головная боль
- тревожное состояние
- тремор
-
менее часто:
- головокружение
- нервозность
- усталость
- нарушение терморегуляции (похолодание или жар)
-
психоневротические расстройства:
- психомоторное возбуждение
- дезориентация
- нарушение памяти
- агрессивное или паническое поведение
- шизофреноподобные расстройства
- паранойя
- нарушение сна
- мышечные подёргивания
-
более часто:
-
Пищеварительная система
:
- часто — тошнота, рвота
-
Мочевыводящая система
:
- редко — затруднённое и болезненное мочеиспускание (при гиперплазии предстательной железы).
-
:
- боль или жжение в месте внутримышечной инъекции.
-
Аллергические реакции
:
- ангионевротический отёк
- бронхоспазм
- кожная сыпь
- многоформная эритема
-
Прочие:
-
редко:
- гипокалиемия
-
менее часто:
- повышенное потоотделение
-
судороги, стягивание мышц
- сильная эрекция, затрудняющая мочеиспускание
-
редко:
Взаимодействие
Ослабляет эффекты наркотических анальгетиков и снотворных лекарственных средств.
При применении одновременно с сердечными гликозидами , хинидином , трициклическими антидепрессантами , допамином , средствами для ингаляционного наркоза ( хлороформ , энфлуран , галотан , изофлуран , метоксифлуран ), кокаином возрастает риск развития аритмий (вместе применять следует крайне осторожно или вообще не применять); с другими симпатомиметическими средствами — усиление выраженности побочных эффектов со стороны сердечно-сосудистой системы; с антигипертензивными средствами (в том числе с диуретиками ) — снижение их эффективности.
Одновременное назначение с ингибиторами моноаминоксидазы (включая фуразолидон , прокарбазин , селегилин ) может вызвать внезапное и выраженное повышение артериального давления, гиперпиретический криз, головную боль, нарушения ритма сердца, рвоту; с нитратами — ослабление их терапевтического действия; с феноксибензамином — усиление гипотензивного эффекта и тахикардию; с фенитоином — внезапное снижение артериального давления и брадикардию (зависит от дозы и скорости введения); с препаратами гормонов щитовидной железы — взаимное усиление действия; с препаратами, удлиняющими Q-T-интервал (в том числе астемизолом , цизапридом, терфенадином), — удлинение Q-T-интервала; с диатризоатами, йоталамовой или йоксагловой кислотами — усиление нейротоксических эффектов; с алкалоидами спорыньи — усиление вазоконстрикторного эффекта (вплоть до выраженной ишемии и развития гангрены).
Снижает эффект инсулина и других гипогликемических препаратов .
Антидоты — блокаторы альфа- и бета-адренорецепторов .
Особые указания
- При инфузии следует использовать прибор с измерительным приспособлением с целью регулирования скорости инфузии.
- Инфузии следует проводить в крупную (лучше в центральную) вену.
- Внутрисердечно не вводится, так как существует риск тампонады сердца и пневмоторакса .
- В период лечения рекомендовано определение концентрации K + в сыворотке крови, измерение АД, диуреза, МОК, ЭКГ , центрального венозного давления, давления в лёгочной артерии и давления заклинивания в лёгочных капиллярах.
- Чрезмерные дозы при инфаркте миокарда могут усилить ишемию путём повышения потребности миокарда в кислороде.
- Увеличивает гликемию , в связи с чем при сахарном диабете требуются более высокие дозы инсулина и производных сульфонилмочевины.
- При эндотрахеальном введении всасывание и окончательная концентрация препарата в плазме могут быть непредсказуемы.
- Введение эпинефрина при шоковых состояниях не заменяет переливания крови, плазмы, кровезамещающих жидкостей и/или солевых растворов.
- Эпинефрин нецелесообразно применять длительно (сужение периферических сосудов, приводящее к возможному развитию некроза или гангрены).
- Строго контролируемых исследований применения эпинефрина у беременных не проведено. Установлена статистически закономерная взаимосвязь появлений уродств и паховой грыжи у детей, матери которых применяли эпинефрин в течение I триместра или на протяжении всей беременности, сообщалось также в одном случае о возникновении аноксии у плода после в/в ведения матери эпинефрина. Эпинефрин не следует применять беременным при АД выше 130/80 мм рт. ст. Опыты на животных показали, что при введении в дозах, в 25 раз превышающих рекомендуемую дозу для человека, вызывает тератогенный эффект.
- При применении в период кормления грудью следует оценивать риск и пользу вследствие высокой вероятности возникновения побочных эффектов у ребёнка.
- Применение для коррекции гипотензии во время родов не рекомендуется, поскольку может задерживать вторую стадию родов; при введении в больших дозах для ослабления сокращения матки может вызвать длительную атонию матки с кровотечением.
- Можно использовать у детей при остановке сердца, однако следует соблюдать осторожность, поскольку в схеме дозирования требуются 2 разные концентрации эпинефрина.
- При прекращении лечения дозы следует уменьшать постепенно, так как внезапная отмена терапии может приводить к тяжёлой гипотензии.
- Легко разрушается щелочами и окисляющими средствами.
- Если раствор приобрёл розоватый или коричневый цвет или содержит осадок, его вводить нельзя. Неиспользованную часть следует уничтожать .
Примечания
- ↑ . ReLeS.ru (12 апреля 1998). Дата обращения: 29 марта 2008. 23 августа 2011 года.
- ↑ . Обращение лекарственных средств . ФГУ «Научный центр экспертизы средств медицинского применения» Росздравнадзора РФ (27 марта 2008). — Типовая клинико-фармакологическая статья является подзаконным актом и не охраняется авторским правом согласно части четвёртой Гражданского кодекса Российской Федерации № 230-ФЗ от 18 декабря 2006 года . Дата обращения: 29 марта 2008. Архивировано из 3 сентября 2011 года.
- В. Дубынин. . « ПостНаука » (25 августа 2016). Дата обращения: 6 апреля 2020. 22 сентября 2020 года.
- . chem21.info/ (1980). Дата обращения: 6 апреля 2020. 8 января 2019 года.
- Матюшичев В. Б., Шамратова В. Г. // Biological Communications : научный журнал . — СПб. : Издат. СПбГУ , 2004. — Вып. 2 . — С. 68—73 . — ISSN .
- Наталья Панасенко. . « Российская газета » (15 сентября 2019). Дата обращения: 6 апреля 2020. 12 февраля 2020 года.
- George Oliver, E. A. Schäfer. (англ.) // The Journal of Physiology. — 1895-07-18. — Vol. 18 , iss. 3 . — P. 230–276 . — ISSN . — doi : .
- Poznań Supercomputing and Networking Center-dL Team. (польск.) . FBC. Дата обращения: 13 января 2020. 11 февраля 2020 года.
- (англ.) // The Science News-Letter. — 1932-12-17. — Vol. 22 , iss. 610 . — P. 391 . — ISSN . — doi : .
- (англ.) // Journal of the Chemical Society, Abstracts. — 1900. — Vol. 78 . — P. A73 . — ISSN . — doi : .
- Jōkichi Takamine. (англ.) // JAMA: The Journal of the American Medical Association. — 1902-01-18. — Vol. XXXVIII , iss. 3 . — P. 153 . — ISSN . — doi : .
- E M Tansey. (англ.) // Medical History. — 1995-10. — Vol. 39 , iss. 4 . — P. 459–476 . — ISSN . — doi : . 20 декабря 2015 года.
- ↑ Jeffrey K Aronson. (англ.) // British Medical Journal . — 2000. — Vol. 320 , iss. 7233 . — P. 506–509 . — ISSN . — doi : . 8 мая 2020 года.
- Руксин, «Руководство по оказанию экстренной и неотложной медицинской помощи»
- Стручков, «Общая хирургия»
- М. Д. Машковский, «Лекарственные средства, т. 1.»
Ссылки
- . Справочник лекарств РЛС® (31 июля 1998). Дата обращения: 6 апреля 2020.
- . Справочник лекарств РЛС® . Дата обращения: 6 апреля 2020.
|
Для улучшения этой статьи
желательно
:
|
- 2020-06-28
- 1