Interested Article - Инсульт

- 2021-11-15
- 2
Инсу́льт ( лат. insultus «наскок, нападение, удар»), устар. апопле́кси́я ( др.-греч. ἀποπληξία « паралич » ) — острое нарушение кровоснабжения головного мозга (острое нарушение мозгового кровообращения, ОНМК ) , характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой и/или общемозговой неврологической симптоматики , которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии .
К инсультам относят инфаркт мозга , кровоизлияние в мозг и субарахноидальное кровоизлияние , имеющие этиопатогенетические и клинические различия.
С учётом времени регрессии неврологического дефицита особо выделяют преходящие нарушения мозгового кровообращения (неврологический дефицит регрессирует в течение 24 часов, в отличие от собственно инсульта) и малый инсульт (неврологический дефицит регрессирует в течение трёх недель после начала заболевания).
Сосудистые заболевания мозга занимают второе место в структуре смертности от заболеваний системы кровообращения после ишемической болезни сердца .
Исторические сведения

Первым упоминанием об инсульте служат описания, сделанные Гиппократом в 467 году до н. э. , в которых говорится о потере сознания в результате заболевания головного мозга .
В дальнейшем Гален описал симптомы, которые начинаются со внезапной потери сознания, и обозначил их термином ἀποπληξία , «удар». С тех пор термин «апоплексия» достаточно прочно и надолго входит в медицину, обозначая при этом как острое нарушение мозгового кровообращения, так и быстро развивающееся кровоизлияние в другие органы ( апоплексия яичника , апоплексия надпочечников и др.).
Уильям Гарвей в 1628 году изучил, как движется кровь в организме, и определил функцию сердца как насосную, описав процесс циркуляции крови . Эти знания заложили основу изучения причин возникновения инсульта и роли сосудов в этом процессе.
Значительный вклад в понимание патогенеза инсульта сделал Рудольф Вирхов . Он предложил термины « тромбоз » и « эмболия ». Данные термины до сих пор являются ключевыми в диагностике, лечении и профилактике инсульта. Позднее он также установил, что тромбоз артерий вызывается не воспалением, а жировым перерождением сосудистой стенки, и связал его с атеросклерозом .
Эпидемиология
Среди всех видов инсульта преобладают ишемические поражения мозга. Хотя в обиходной речи инсульт часто называют кровоизлиянием в мозг , в действительности на кровоизлияния — на геморрагическую разновидность инсульта — приходится лишь 20—25 % случаев. Ишемические инсульты составляют 70—85 % случаев, нетравматические субарахноидальные кровоизлияния — 5 % случаев.
Инсульт в настоящее время становится основной социально-медицинской проблемой неврологии .
В 2013 году приблизительно 6,9 миллиона человек перенесли ишемический инсульт, а 3,4 миллиона человек — геморрагический инсульт . В России, в частности, каждый год более 450 тыс. людей страдают от этой патологии, то есть каждые 1,5 минуты у кого-то из россиян развивается это заболевание. В мегаполисах России количество острых инсультов составляет от 100 до 120 в сутки.
Инсульт в настоящее время является одной из основных причин инвалидизации населения. Инвалидами становятся 70—80 % выживших после инсульта, причём примерно 20—30 % из них нуждаются в постоянном постороннем уходе [ источник не указан 3124 дня ] .
В Российской Федерации тяжёлой инвалидности у перенёсших инсульт способствуют малое количество экстренно госпитализированных больных (не превышают 15—30 %), отсутствие палат интенсивной терапии в неврологических отделениях многих стационаров. Недостаточно учитывается необходимость активной реабилитации больных (в реабилитационные отделения и центры переводятся лишь 15—20 % перенёсших инсульт).
Летальность у больных с инсультами во многом зависит от условий лечения в остром периоде. Ранняя 30-дневная летальность после инсульта составляет 35 %. В стационарах летальность составляет 24 %, а у лечившихся дома — 43 % (Виленский Б. С., 1995). В течение года умирает около 50 % больных. Смертность у мужчин выше, чем у женщин.

| нет данных <250 250—425 425—600 600—775 775—950 950—1125 | 1125—1300 1300—1475 1475—1650 1650—1825 1825—2000 >2000 |
Инсульты являются второй из наиболее частых причин смертности населения в мире на 2011 год (более частой является ишемическая болезнь сердца ). От инсульта за год умирает около 6,2 миллиона человек (около 11 % от всех смертей) . Около 17 миллионов человек перенесли инсульт в 2010 году. Около 33 миллионов человек ранее перенесли инсульт и оставались в живых в 2010 году . За период с 1990 по 2010 количество инсультов в развитых странах уменьшилось примерно на 10 %, а в развивающихся странах — увеличилось на 10 % . Повышенный риск смерти от инсульта наблюдается у жителей южной Азии, на них приходится около 40 % смертей от инсульта .
В 2015 году инсульт занял второе место по частоте смертности после ишемической болезни сердца, составив 6,3 миллиона смертей (11% от общего числа) . В США инсульт является основной причиной инвалидности и в начале 2010-х годов занимал четвёртое место среди основных причин смерти .
Заболеваемость инсультом значительно увеличивается с возрастом начиная с 30 лет . Преклонный возраст является наиболее значительным фактором риска инсульта. 95 % инсультов происходит в возрасте 45 лет и более, 2/3 в возрасте более 65 лет .
Виды инсульта
Классификация по МКБ
| Инсульт | МКБ-9 | МКБ-10 |
|---|---|---|
| инфаркт мозга | 433, 434 | I63 |
| внутримозговое кровоизлияние | 431 | I61 |
| САК (субарахноидальное кровоизлияние) | 430 | I60 |
| не указан | 436 | I64 |
Существует три основных вида инсульта: ишемический инсульт , внутримозговое и субарахноидальное кровоизлияние . Внутримозговое и (не во всех классификациях) нетравматические подоболочечные кровоизлияния относятся к . По данным международных многоцентровых исследований, соотношение ишемического и геморрагического инсультов составляет в среднем 4:1—5:1 (80—85 % и 15—20 % соответственно) .
Ишемический инсульт
Ишемический инсульт , или инфаркт головного мозга , чаще всего возникает у больных старше 60 лет, имеющих в анамнезе инфаркт миокарда , ревматические пороки сердца , нарушение сердечного ритма и проводимости , сахарный диабет . Большую роль в развитии ишемического инсульта играют нарушения реологических свойств крови, патология артерий . Характерно развитие заболевания в ночное время без потери сознания .
Этиопатогенез
Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих головной мозг . Не получая необходимых им кислорода и питательных веществ, клетки мозга погибают. Ишемический инсульт подразделяют на атеротромботический, кардиоэмболический, гемодинамический, лакунарный и инсульт по типу гемореологической микроокклюзии .
- Атеротромботический инсульт , как правило, возникает на фоне атеросклероза церебральных артерий крупного или среднего калибра. Атеросклеротическая бляшка суживает просвет сосуда и способствует тромбообразованию . Возможна артерио-артериальная эмболия . Этот тип инсульта развивается ступенеобразно, с нарастанием симптоматики на протяжении нескольких часов или суток, часто дебютирует во сне. Нередко атеротромботический инсульт предваряется транзиторными ишемическими атаками . Размеры очага ишемического повреждения варьируют .
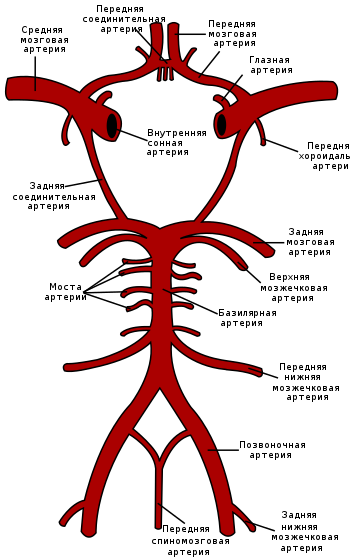
- Кардиоэмболический инсульт возникает при полной или частичной закупорке эмболом артерии мозга. Наиболее часто причинами инсульта являются кардиогенные эмболии при клапанных пороках сердца, возвратном ревматическом и бактериальном эндокардите , при других поражениях сердца, которые сопровождаются образованием в его полостях пристеночных тромбов . Часто эмболический инсульт развивается вследствие пароксизма мерцательной аритмии . Начало кардиоэмболического инсульта как правило внезапное, в состоянии бодрствования пациента. В дебюте заболевания наиболее выражен неврологический дефицит. Чаще инсульт локализуется в зоне кровоснабжения средней мозговой артерии, размер очага ишемического повреждения средний или большой, характерен геморрагический компонент. В анамнезе возможны тромбоэмболии других органов .
- Гемодинамический инсульт обусловлен гемодинамическими факторами — снижением артериального давления (физиологическим, например во время сна; ортостатической, ятрогенной артериальной гипотензией , гиповолемией ) или падением минутного объёма сердца (вследствие ишемии миокарда , выраженной брадикардии и т. д.). Начало гемодинамического инсульта может быть внезапным или ступенеобразным, в покое или активном состоянии пациента. Размеры инфарктов различны, локализация обычно в зоне смежного кровоснабжения (корковая, перивентрикулярная и др.). Гемодинамические инсульты возникают на фоне патологии экстра- и/или интракраниальных артерий (атеросклероз, септальные стенозы артерий, аномалии сосудистой системы мозга) .
- Лакунарный инсульт обусловлен поражением небольших перфорирующих артерий. Как правило возникает на фоне повышенного артериального давления, постепенно, в течение нескольких часов. Лакунарные инсульты локализуются в подкорковых структурах (подкорковые ядра, внутренняя капсула , белое вещество семиовального центра, основание моста), размеры очагов не превышают 1,5 см. Общемозговые и менингеальные симптомы отсутствуют, имеется характерная очаговая симптоматика (чисто двигательный или чисто чувствительный лакунарный синдром, атактический гемипарез, дизартрия или монопарез) .
- Инсульт по типу гемореологической микроокклюзии возникает на фоне отсутствия какого-либо сосудистого или гематологического заболевания установленной этиологии. Причиной инсульта служат выраженные гемореологические изменения, нарушения в системе гемостаза и фибринолиза . Характерна скудная неврологическая симптоматика в сочетании со значительными гемореологическими нарушениями .
Геморрагический инсульт
В научной литературе термины «геморрагический инсульт» и «нетравматическое внутримозговое кровоизлияние» либо употребляются как синонимы , либо к геморрагическим инсультам, наряду с внутримозговым, также относят нетравматическое субарахноидальное кровоизлияние .
Внутримозговое кровоизлияние
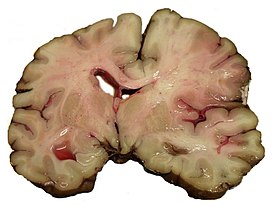
Внутримозговое кровоизлияние — наиболее распространённый тип геморрагического инсульта, чаще всего возникающий в возрасте 45—60 лет. В анамнезе у таких больных — гипертоническая болезнь , или сочетание этих заболеваний, артериальная симптоматическая гипертензия , заболевание крови и др. Предвестники заболевания (чувство жара , усиление головной боли , нарушение зрения ) бывают редко. Обычно инсульт развивается внезапно, в дневное время, на фоне эмоционального или физического перенапряжения .
Этиопатогенез
Причиной кровоизлияния в головной мозг чаще всего является гипертоническая болезнь (80—85 % случаев). Реже кровоизлияния обусловливаются атеросклерозом , заболеваниями крови, воспалительными изменениями мозговых сосудов, интоксикацией , авитаминозами и другими причинами. Кровоизлияние в мозг может наступить путём диапедеза или в результате разрыва сосуда. В обоих случаях в основе выхода крови за пределы сосудистого русла лежат функционально-динамические ангиодистонические расстройства общей и в особенности регионарной мозговой циркуляции. Основным патогенетическим фактором кровоизлияния являются артериальная гипертензия и гипертонические кризы , при которых возникают спазмы или параличи мозговых артерий и артериол. Обменные нарушения, возникающие в очаге ишемии , способствуют дезорганизации стенок сосудов, которые в этих условиях становятся проницаемыми для плазмы и эритроцитов. Так возникает кровоизлияние путём диапедеза. Одновременное развитие спазма многих сосудистых ветвей в сочетании с проникновением крови в мозговое вещество может привести к образованию обширного очага кровоизлияния, а иногда и множественных геморрагических очагов. В основе гипертонического криза может быть резкое расширение артерий с увеличением мозгового кровотока, обусловленное срывом его саморегуляции при высоком артериальном давлении. В этих условиях артерии утрачивают способность к сужению и пассивно расширяются. Под повышенным давлением кровь заполняет не только артерии, но и капилляры и вены. При этом повышается проницаемость сосудов, что приводит к диапедезу плазмы крови и эритроцитов. В механизме возникновения диапедезной геморрагии определённое значение придаётся нарушению взаимосвязи между свёртывающей и противосвёртывающей системами крови. В патогенезе разрыва сосудов играют роль и функционально-динамические нарушения сосудистого тонуса. Паралич стенки мелких мозговых сосудов ведёт к острому нарастанию проницаемости сосудистых стенок и плазморрагии .
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние ( кровоизлияние в субарахноидальное пространство). Наиболее часто кровоизлияние происходит в возрасте 30—60 лет. В числе факторов риска развития субарахноидального кровоизлияния называются курение, хронический алкоголизм и однократное употребление алкоголя в больших количествах, артериальная гипертензия, избыточная масса тела .
Этиопатогенез
Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы (по разным данным, от 50 % до 85 % случаев) или в результате черепно-мозговой травмы . Также возможны кровоизлияния из-за других патологических изменений (артериовенозные мальформации, заболевания сосудов спинного мозга, кровоизлияние в опухоль) . Помимо этого, в числе причин САК кокаиновая наркомания , серповидно-клеточная анемия (обычно у детей); реже — приём антикоагулянтов , нарушения свёртывающей системы крови и гипофизарный инсульт . Локализация субарахноидального кровоизлияния зависит от места разрыва сосуда. Чаще всего она возникает при разрыве сосудов артериального круга большого мозга на нижней поверхности головного мозга. Обнаруживается скопление крови на базальной поверхности ножек мозга, моста, продолговатого мозга, височных долей. Реже очаг локализуется на верхнелатеральной поверхности мозга; наиболее интенсивные кровоизлияния в этих случаях прослеживаются по ходу крупных борозд .
Факторы риска
Факторами риска являются различные клинические, биохимические, поведенческие и другие характеристики, указывающие на повышенную вероятность развития определённого заболевания. Все направления профилактической работы ориентированы на контроль факторов риска, их коррекцию как у конкретных людей, так и в популяции в целом.
- Высокое содержание холестерина и ЛПНП (липопротеины низкой плотности) в крови
- Артериальная гипертония
- Сахарный диабет
- Заболевания сердца ( аритмия и т. п.)
- Малоподвижный образ жизни
- Ожирение
- Возраст
- Курение
- Наркомания
- Алкоголизм
- Нарушения свёртывания крови
- ТИА (транзиторные ишемические атаки) являются существенным предиктором развития как инфаркта мозга , так и инфаркта миокарда
- Апноэ во сне
- Предыдущие случаи инсульта, инфаркта сердца или ТИА
- Болезнь сонных артерий (Асимптомный стеноз сонных артерий и т. д.)
- Заболевание периферических сосудов
- Болезнь Фабри .
- Спорт высших достижений
Многие люди в популяции имеют одновременно несколько факторов риска, каждый из которых может быть выражен умеренно. Существуют такие шкалы, которые позволяют оценить индивидуальный риск развития инсульта (в процентах) на ближайшие 10 лет и сравнить его со среднепопуляционным риском на тот же период. Самая известная — .
Ученые Гётеборга обнаружили, что мутация rs12204590 вблизи гена FoxF2, по их мнению, ассоциирована с повышенной степенью риска возникновения инсульта .
Симптоматика


При появлении симптомов острого нарушения мозгового кровообращения нужно сразу вызвать неотложную помощь, чтобы как можно раньше начать лечение .
Инсульт может проявляться общемозговыми и очаговыми неврологическими симптомами .
- Общемозговые симптомы инсульта бывают разные. Этот симптом может возникать в виде нарушения сознания, оглушённости, сонливости или, наоборот, возбуждения, также может возникнуть кратковременная потеря сознания на несколько минут. Сильная головная боль может сопровождаться тошнотой или рвотой. Иногда возникает головокружение. Человек может чувствовать потерю ориентировки во времени и пространстве. Возможны вегетативные симптомы: чувство жара, потливости, сердцебиение, сухость во рту .
- На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда . Если участок мозга обеспечивает функцию движения, то развивается слабость в руке или ноге вплоть до паралича . Утрата силы в конечностях может сопровождаться снижением в них чувствительности, нарушением речи, зрения. Подобные очаговые симптомы инсульта в основном связаны с повреждением участка мозга, кровоснабжаемого сонной артерией . Возникают слабость в мышцах ( гемипарез ), нарушения речи и произношения слов, характерно снижение зрения на один глаз и пульсации сонной артерии на шее на стороне поражения. Иногда появляется шаткость походки, потеря равновесия, неукротимая рвота, головокружение, особенно в случаях, когда страдают сосуды, кровоснабжающие зоны мозга, ответственные за координацию движений и чувство положения тела в пространстве. Возникает «пятнистая ишемия» мозжечка, затылочных долей и глубоких структур и ствола мозга. Наблюдаются приступы головокружения в любую сторону, когда предметы вращаются вокруг человека. На этом фоне могут быть зрительные и глазодвигательные нарушения (косоглазие, двоение, снижение полей зрения), шаткость и неустойчивость, ухудшение речи, движений и чувствительности .
Диагностика
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — наиболее важные диагностические исследования при инсульте. КТ в большинстве случаев позволяет чётко отдифференцировать «свежее» кровоизлияние в мозг от других типов инсультов, МРТ предпочтительнее для выявления участков ишемии, оценки распространённости ишемического повреждения и пенумбры. Также с помощью этих исследований можно выявлять первичные и метастатические опухоли, абсцессы мозга и субдуральные гематомы . Если наблюдается ригидность затылочных мышц, но отсутствует отёк диска зрительного нерва, люмбальная пункция в большинстве случаев позволит быстро установить диагноз кровоизлияния в мозг, хотя при этом сохраняется незначительный риск возникновения синдрома «вклинения» мозга. В случаях, когда есть подозрения на эмболию, люмбальная пункция необходима, если предполагается применение антикоагулянтов. Люмбальная пункция имеет также важное значение для диагностики рассеянного склероза и, кроме того, может иметь диагностическое значение при нейроваскулярном сифилисе и абсцессе мозга . При недоступности КТ или МРТ необходимо выполнить эхоэнцефалографию и люмбальную пункцию.
Дифференциальная диагностика
| Симптомы | Ишемический инфаркт мозга | Кровоизлияние в мозг | Субарахноидальное кровоизлияние |
|---|---|---|---|
| Предшествующие преходящие ишемические атаки | Часто | Редко | Отсутствуют |
| Начало | Более медленное | Быстрое (минуты или часы) | Внезапное (1-2 минуты) |
| Головная боль | Слабая или отсутствует | Очень сильная | Очень сильная |
| Рвота | Не типична, за исключением поражения ствола мозга | Часто | Часто |
| Гипертензия | Часто | Имеется почти всегда | Не часто |
| Сознание | Может быть потеряно на непродолжительное время | Обычно длительная потеря | Может быть кратковременная потеря |
| Ригидность мышц затылка | Отсутствует | Часто | Всегда |
| Гемипарез ( монопарез ) | Часто, с самого начала болезни | Часто, с самого начала болезни | Редко, не с самого начала болезни |
| Нарушение речи ( афазия , дизартрия ) | Часто | Часто | Очень редко |
| Ликвор (ранний анализ) | Обычно бесцветный | Часто кровянистый | Всегда кровянистый |
| Кровоизлияние в сетчатку | Отсутствует | Редко | Может быть |
На месте
Распознать инсульт возможно на месте, немедля; для этого используются три основных приёма распознавания симптомов инсульта, так называемые « УЗП ». Для этого попросите пострадавшего:
- У — улыбнуться . При инсульте улыбка может быть кривая, уголок губ с одной стороны может быть направлен вниз, а не вверх.
- З — заговорить . Выговорить простое предложение, например: «За окном светит солнце». При инсульте часто (но не всегда!) произношение нарушено.
- П — поднять обе руки. Если руки поднимаются не одинаково — это может быть признаком инсульта.
Дополнительные методы диагностики:
- Попросить пострадавшего высунуть язык. Если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта.
- Попросить пострадавшего вытянуть руки вперёд ладонями вверх и закрыть глаза. Если одна из них начинает непроизвольно «уезжать» вбок и вниз — это признак инсульта.
Если пострадавший затрудняется выполнить какое-то из этих заданий, необходимо немедленно вызвать скорую помощь и описать симптомы прибывшим на место медикам. Даже если симптомы прекратились ( преходящее нарушение мозгового кровообращения ), тактика должна быть одна — госпитализация по скорой помощи; пожилой возраст, кома не являются противопоказаниями госпитализации.
Есть ещё одно мнемоническое правило диагностики инсульта: У. Д. А. Р. :
- У — Улыбка . После инсульта улыбка выходит кривая, несимметричная.
- Д — Движение . Поднять одновременно вверх обе руки, обе ноги — одна из парных конечностей будет подниматься медленнее и ниже.
- А — Артикуляция . Произнести слово «артикуляция» или несколько фраз — после инсульта дикция нарушается, речь звучит заторможено или просто странно.
- Р — Решение . Если вы обнаружили нарушения хотя бы в одном из пунктов (по сравнению с нормальным состоянием) — пора принимать решение и звонить в скорую помощь. Необходимо рассказать диспетчеру, какие признаки инсульта (УДАРа) были выявлены, и будет направлена специальная реанимационная бригада.
Лечение
Лечение инсульта включает комплекс мероприятий по неотложной помощи и длительный восстановительный период (реабилитацию), проводимый поэтапно .
Стандарты лечения инсульта описываются в документах различных медицинских обществ. К самым авторитетным из этих документов относятся руководства Американских ассоциаций инсульта и сердца ( American Stroke Association , American Heart Association ( AHA / ASA )) и Европейской организации по инсульту ( European Stroke Organization ). Отмечаются несоответствия между правилами лечения инсульта, описанными в международных руководствах, и утверждёнными Министерством здравоохранения России стандартами медицинской помощи пациентам с инсультом. Прежде всего эти несоответствия касаются так называемых нейропротекторов («нейропротективных препаратов»). Согласно Европейскому руководству, «в настоящее время отсутствуют рекомендации лечить больных острым ишемическим инсультом нейропротективными веществами», а в руководстве AHA / ASA говорится, что «в настоящее время нет вмешательств с предполагаемым нейропротективным действием, которые имели бы эффективность в отношении улучшения исходов после инсульта, поэтому ни одно из них не может быть рекомендовано» .
Однако в РФ пациентам с инсультом и после него врачи обычно назначают различные нейропротекторы, среди которых одними из самых часто применяемых являются препараты, содержащие этилметилгидроксипиридина сукцинат (например, мексидол). Между тем убедительные доказательства эффективности применения препаратов, содержащих это действующее вещество, отсутствуют. Большинство исследований применения этилметилгидроксипиридина сукцината при инсульте отличается малыми объёмами выборок, или неудовлетворительной характеристикой участников и методов их лечения, или дефектами методологии, или недостаточной обоснованностью сделанных выводов (или сочетанием ряда этих недостатков). Ни в одном из исследований не доказано влияние этилметилгидроксипиридина сукцината на уменьшение летальности после инсульта .
Первая помощь при инсульте
При инсульте наиболее важно доставить человека в специализированную больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов. Следует учитывать, что не все больницы, а только ряд специализированных центров приспособлен для оказания правильной современной помощи при инсульте. Поэтому попытки самостоятельно доставить больного в ближайшую больницу при инсульте зачастую неэффективны, и первым действием является звонок в экстренные службы для вызова медицинского транспорта .
До приезда скорой помощи важно не давать больному есть и пить, поскольку органы глотания могут оказаться парализованными, и тогда пища, попав в дыхательные пути, может вызвать удушье. При первых признаках рвоты голову больного поворачивают на бок, чтобы рвотные массы не попали в дыхательные пути. Больного лучше уложить, подложив под голову и плечи подушки, так чтобы шея и голова образовывали единую линию, и эта линия составляла угол около 30° к горизонтали. Больному следует избегать резких и интенсивных движений. Больному расстегивают тесную мешающую одежду, ослабляют галстук, заботятся о его комфорте.
В случае потери сознания с отсутствующим или агональным дыханием немедленно начинают сердечно-лёгочную реанимацию . Её применение многократно увеличивает шансы больного на выживание. Определение отсутствия пульса больше не является необходимым условием для начала реанимации, достаточно потери сознания и отсутствия ритмичного дыхания . Ещё больше увеличивает выживаемость применение портативных дефибрилляторов : будучи в общественном месте (кафе, аэропорт, и т. д.), оказывающим первую помощь необходимо осведомиться у персонала о наличии у них или поблизости дефибриллятора.
Неотложная профессиональная помощь
На догоспитальном этапе оказания медицинской помощи следует оценить параметры гемодинамики больного, в том случае если наблюдается выраженное повышение артериального давления (больше 220/120 мм.рт.ст.) следует принять меры к его снижению постепенно. Быстрое снижение давления приведёт к ухудшению состояния больного и потери перфузии головного мозга.
При инсульте наиболее важно доставить человека в больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов.
Реанимационные мероприятия
Постановка правильного диагноза и обнаружение точного места возникновения инсульта, а также данные объёма повреждённых тканей позволяют правильно выбрать тактику лечения и избежать более тяжёлых последствий. Помимо опроса и осмотра пациента необходимы специальные [ какие? ] обследования как головного мозга, так и сердца и сосудов.
Реанимационные мероприятия должны быть направлены на поддержание адекватных показателей гемодинамики и оксигенации.
Фармакотерапия
Лекарственные средства назначаются больным инсультом согласно стандартам лечения и по решению лечащего врача.
В России врачам - неврологам для оказания медицинской помощи больным инсультом рекомендовано применение препаратов следующих фармакотерапевтических групп: ненаркотические анальгетики и нестероидные противовоспалительные средства ( ацетилсалициловая кислота ), антиагреганты ( клопидогрел , ), антикоагулянты ( варфарин ), миорелаксанты ( ботулинический токсин ), антидепрессанты и средства нормотимического действия ( флуоксетин ) и средства, влияющие на центральную нервную систему ( церебролизин ) .
Особенности ухода за пациентом
К инсульту часто присоединяются пневмония и пролежни , что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, грудной клетки [ источник не указан 3913 дней ] .
Постинсультная реабилитация
В мировой практике восстановительного лечения после инсульта ведущее место занимает междисциплинарный подход, исходя из которого процессом лечения (терапии) руководят несколько специалистов, в основном физиотерапевт, эрготерапевт, логопед [ источник не указан 3913 дней ] .
- Физиотерапевт занимается восстановлением двигательных функций.
- Эрготерапевт занимается адаптацией человека после инсульта к повседневной жизни.
- Логопед занимается восстановлением речи и глотания (при наличии у больного афазии и дисфагии).
Мозг человека отличается определённой естественной способностью к восстановлению, благодаря созданию новых связей между здоровыми нейронами и формированию новых информационных цепей. Подобное свойство головного мозга носит название нейропластичность и может быть стимулировано в процессе реабилитации. Одним из ключевых факторов эффективности любой программы реабилитации является регулярное выполнение тщательно организованного, индивидуально подобранного комплекса упражнений — то есть общий принцип обучения человека новому навыку .
К новым методам реабилитации относятся роботизированные виды лечения, например, HAL-терапия , которые путём многократного целенаправленного повторения движений способствуют активизации механизма нейропластичности .
При реабилитации в постинсультный период применяют различные вспомогательные методы, в частности фармакологические, лечебную гимнастику, упражнения с биологической обратной связью (по разным реакциям, в том числе по ЭЭГ , ЭКГ , дыханию, по движениям и опорной реакции [ неавторитетный источник ] );
В 2016 году российские ученые объявили о том, что им удалось разработать стоматологический аппарат, который способствует восстановлению речи больного, перенесшего инсульт .
В постинсультном периоде высок риск возникновения постинсультной депрессии (ПД). Она оказывает негативное влияние на процесс реабилитации, качество жизни, соматическое здоровье, способствует манифестации сопутствующих психических заболеваний (в первую очередь тревожных расстройств ). ПД существенно ухудшает прогноз выживаемости. Так пациенты с ПД умирают в среднем в 3,5 раза чаще в течение 10 лет после инсульта, чем больные без симптомов депрессии. По статистике, распространенность ПД составляет 33 %, в среднем ей подвержен каждый третий больной, перенесший инсульт.
Среди психических факторов, влияющих на возникновение постинсультной депрессии, отмечаются премобидные особенности личности, отношение пациента к своему заболеванию. С депрессией после инсульта связаны такие факторы как речевые проблемы, социальная изоляция , плохое функциональное состояние. ПД также может иметь органическую природу возникновения и определяться локализацией мозгового поражения. Есть мнение, что выраженность депрессии выше при локализации инсульта в лобной доле и базальных ганглиях левого полушария. Депрессия может также быть ответом на лекарственную терапию.
Лечение ПД осуществляется посредством антидепрессантов , психостимуляторов , электросудорожной терапии (особенно при лекарственной непереносимости и тяжелой, рефракторной к лечению депрессии), транскраниальной магнитной стимуляции , когнитивно-поведенческой психотерапии .
Цифры и факты
- В России ежегодно регистрируется более 400 000 инсультов, летальность при которых с 2008 по 2018 год снизилась с 78,6% до 31,8% . Среди 136 тысяч умерших от инсульта в 2017 году 21 193 человека были в трудоспособном возрасте (до 54 лет у 4 тыс. женщин и до 59 лет у почти 17 тыс. мужчин). Количество молодых людей с таким диагнозом каждый год возрастает на 0,5%, инсульт фиксируется даже у детей до 17 лет (84 случая в 2017 году).
- Только 18% россиян и 24% москвичей при первых признаках инсульта вызывают скорую помощь, что ничтожно мало для своевременного лечения, которое критически важно в первые часы после сосудистой катастрофы .
- Общий риск повторного инсульта в первые 2 года после первого инсульта составляет от 4 до 14 %.
- При увеличении введения калия с пищей (картофель, говядина, бананы) отмечено достоверное снижение артериального давления у лиц с его умеренно повышенными показателями на 11,4/5,1 мм рт. ст. [ источник не указан 1491 день ]
- У больных, длительно получавших диуретики (мочегонные), формируется гипокалиемия (диагностируемая при концентрации калия менее 3,5 ммоль/л) и увеличение частоты сердечно-сосудистых осложнений.
- При увеличении суточного потребления калия на 10 ммоль (например, при приёме препарата калия и магния аспарагинат ) риск развития инсульта с летальным исходом снижается на 40 % .
См. также
Примечания
- // Большая советская энциклопедия : [в 66 т.] / гл. ред. О. Ю. Шмидт . — 1-е изд. — М. : Советская энциклопедия , 1926—1947.
- // Казахстан. Национальная энциклопедия . — Алматы: Қазақ энциклопедиясы , 2005. — Т. II. — ISBN 9965-9746-3-2 . (CC BY-SA 3.0)
- ↑ Верещагин Н. В., Пирадов М. А. , Суслина З. А. . Дата обращения: 21 мая 2009. 19 сентября 2011 года. (« от 5 марта 2016 на Wayback Machine » //Consilium Medicum, 2001, т. 3, № 5, с. 221—225)
- ↑ от 17 июля 2015 на Wayback Machine , ВОЗ, 2012. . WHO. Дата обращения: 5 августа 2015. 2 декабря 2013 года.
- от 22 июля 2015 на Wayback Machine , ВОЗ, Информационный бюллетень № 317, Январь 2015
- 10 мая 2011 года.
- . www.proinsult.ru. Архивировано из 4 января 2012 года.
- (англ.) // The Lancet . — London, England: Elsevier , 2015-08-22. — Vol. 386 , iss. 9995 . — P. 743—800 . — ISSN . — doi : . 22 сентября 2019 года.
- . World Health Organization (2009). Дата обращения: 11 ноября 2009. 11 ноября 2009 года.
- Donnan G. A., Fisher M., Macleod M., Davis S. M. (англ.) // The Lancet . — Elsevier , 2008. — May ( vol. 371 , no. 9624 ). — P. 1612—1623 . — doi : . — . 7 октября 2017 года.
- ↑ Feigin V. L., Forouzanfar M. H., Krishnamurthi R., Mensah G. A., Connor M., Bennett D. A., Moran A. E., Sacco R. L., Anderson L., Truelsen T., O'Donnell M., Venketasubramanian N., Barker-Collo S., Lawes C. M., Wang W., Shinohara Y., Witt E., Ezzati M., Naghavi M., Murray C. Global and regional burden of stroke during 1990-2010: findings from the Global Burden of Disease Study 2010 (англ.) // The Lancet : journal. — Elsevier , 2014. — Vol. 383 , no. 9913 . — P. 245—254 . — doi : . — .
- от 18 мая 2015 на Wayback Machine Indian Heart Association, 8 May 2015.
- (англ.) // The Lancet . — London, England: Elsevier , 2016-10-08. — Vol. 388 , iss. 10053 . — P. 1459—1544 . — ISSN . — doi : . 18 ноября 2019 года.
- Towfighi A., Saver J. L. (англ.) // : journal. — , 2011. — August ( vol. 42 , no. 8 ). — P. 2351—2355 . — doi : . — . 6 сентября 2017 года.
- Ellekjaer H., Holmen J., Indredavik B., Terent A. (англ.) // : journal. — , 1997. — 1 November ( vol. 28 , no. 11 ). — P. 2180—2184 . — doi : . — . 11 мая 2011 года.
- . National Institutes of Health (1999). Дата обращения: 5 августа 2015. 4 октября 2015 года.
- Senelick Richard C., Rossi, Peter W., Dougherty, Karla. . — Contemporary Books, Chicago, 1994. — ISBN 0-8092-2607-3 .
- от 16 января 2017 на Wayback Machine / , Том 2/N 2/2000
- . EUROLAB.UA . 9 февраля 2012 года.
- ↑ Суслина З. А., Верещагин Н. В., Пирадов М. А. от 19 марта 2017 на Wayback Machine . , том 3, № 5, 2001.
- ( от 22 августа 2016 на Wayback Machine ). Справочники. 2000 болезней, ММА им. И. М. Сеченова.
- от 5 марта 2016 на Wayback Machine / , № 2 2007
- от 12 февраля 2010 на Wayback Machine (недоступная ссылка с 21-05-2013 [3930 дней] — , )
- 31 января 2010 года.
- . Дата обращения: 27 января 2010. 13 января 2013 года.
- от 3 июня 2009 на Wayback Machine / Лечащий врач выпуск #06/1998
- . EUROLAB.UA. Дата обращения: 5 августа 2019. 5 августа 2019 года.
- ↑ Ярош А. А., Криворучко И. Ф. Нервные болезни. — «Вища школа» , 1985. — С. 462.
- от 31 декабря 2010 на Wayback Machine , РОССИЙСКИЙ НАУЧНЫЙ ЦЕНТР ХИРУРГИИ РАМН
- van Gijn J., Kerr R.S., Rinkel G.J. Subarachnoid haemorrhage (англ.) // The Lancet . — Elsevier , 2007. — Vol. 369 , no. 9558 . — P. 306—318 . — doi : . — . (англ.)
- Warrell, David A; Timothy M. Cox, et al . Oxford Textbook of Medicine, Fourth Edition, Volume 3 (англ.) . — Oxford, 2003. — P. 1032—1034. — ISBN 0-19-857013-9 . (англ.)
- Варакин Юрий Яковлевич. . insult.ru . Дата обращения: 7 мая 2009. 3 февраля 2012 года.
- Sims K. et al. (2009). Дата обращения: 3 октября 2017. 6 октября 2017 года.
- от 14 апреля 2016 на Wayback Machine . РИА Новости, 14.04.2016.
- от 24 августа 2016 на Wayback Machine . ИноСМИ, 14.04.2016. Оригинал: от 4 марта 2022 на Wayback Machine (швед.) . Göteborgs-Posten, 8 apr 2016.
- . The Lancet Neurology. Volume 15, No. 7, p. 695—707. June 2016. doi : .
- 1 октября 2020 года.
- ↑ 27 октября 2020 года.
- Коллинз Р. Д. Диагностика нервных болезней. — «Медицина» , 1986. — С. 240.
- Михеев В. В., Мельничук П. В. Нервные болезни. — «Медицина» , 1981. — С. 543.
- от 9 февраля 2022 на Wayback Machine , блог, 2012-04-26.
- Протокол ведения больных. Инсульт // ГОСТ Р 52600.5. — 2008.
- ↑ Эрлих А. Д., Грацианский Н. А. : [ 8 февраля 2022 ] / Лаборатория клинической кардиологии НИИ Физико-химической медицины ФМБА России, Москва // Рациональная фармакотерапия в кардиологии : журн. — 2014. — Т. 10, № 4. — С. 448–456.
- от 24 сентября 2015 на Wayback Machine / NURSING CONTINUING EDUCATION, Wild Iris Medical Education (англ.)
- от 1 августа 2015 на Wayback Machine / NHS Choises (англ.)
- от 9 июля 2012 на Wayback Machine / ВОЗ, 2005, ISBN 978 92 4 254672 7 , стр 18 «4. Каковы признаки инсульта и что надо делать?»
- [firstaid.about.com/od/heartattacks/qt/10_Cardiac_Arrest_Symptoms.htm Cardiac Arrest Symptoms Cardiac Arrest Symptoms] . Дата обращения: 20 марта 2013. Архивировано из 29 марта 2013 года. / About.com, April 29, 2014. (англ.)
- . АО «Кодекс» // docs.cntd.ru. Дата обращения: 6 мая 2021. 6 мая 2021 года.
- James A. Young, Margarita Tolentino. // American Journal of Therapeutics. — 2011-01-01. — Т. 18 , вып. 1 . — С. 70—80 . — ISSN . — doi : . 23 октября 2017 года.
- Rocco Salvatore Calabrò, Alberto Cacciola, Francesco Berté, Alfredo Manuli, Antonino Leo. // Neurological Sciences: Official Journal of the Italian Neurological Society and of the Italian Society of Clinical Neurophysiology. — 2016-01-18. — ISSN . — doi : . 20 мая 2017 года.
- Andreas R. Luft, Richard F. Macko, Larry W. Forrester, Federico Villagra, Fred Ivey. // Stroke; a Journal of Cerebral Circulation. — 2008-12-01. — Т. 39 , вып. 12 . — С. 3341—3350 . — ISSN . — doi : . 20 сентября 2016 года.
- Кубряк О.В., Гроховский С.С. . — М. : Маска, 2012. — 88 с. — ISBN 978-5-91146-686-2 . 14 августа 2013 года.
- . Дата обращения: 29 апреля 2016. 1 мая 2016 года.
- . Дата обращения: 6 марта 2018. 6 марта 2018 года.
- ↑ . ТАСС (8 ноября 2018). Дата обращения: 5 декабря 2019. 7 декабря 2019 года.
- Котова О. В. . от 28 мая 2013 на Wayback Machine — Khaw K.-T., Barret-Connor E. Dietary potassium and stroke-associated mortality // N. Engl. J. Med. — 1987. — Vol. 316. — P. 235—240.
Литература
- Клиническая неврология с основами медико-социальной экспертизы. СПб.: ООО «Медлайн-Медиа», 2006.
Ссылки
- / Medline (англ.)
- / ВОЗ, 13 мая 2012
- Клиническая презентация больного с внутримозговым кровоизлиянием
- Солодов А. А., Петриков С. С. // Вестник интенсивной терапии — 2009. — 2. — с. 22—27.
- П. А. Фадеев Инсульт. — М.: Мир и Образование, Оникс, 2008. — с. 160.
- И. П. Назаров, профессор, академик РАЕН и МАНЭБ. (лекция)
- 2021-11-15
- 2